Dermatologues, diabétologues, cardiologues, rhumatologues, ophtalmologues, gastro-entérologues personne ne se connaissait ou, juste de nom : alors qu’à partir du 10 mars leur service se vidait petit à petit, que leurs consultations s’annulaient, la patientèle désertant les consultations de peur d’y être contaminée et que la moitié de l’humanité se confinait, ils ont choisi de s’engager en venant grossir les rangs des services débordés. Affectés pour certains à l’hôpital gérontologique Broca à Paris, ils ont vécu pendant ces deux mois une expérience qui les a marqués à tout jamais.
Récit.
Agrandissement : Illustration 1
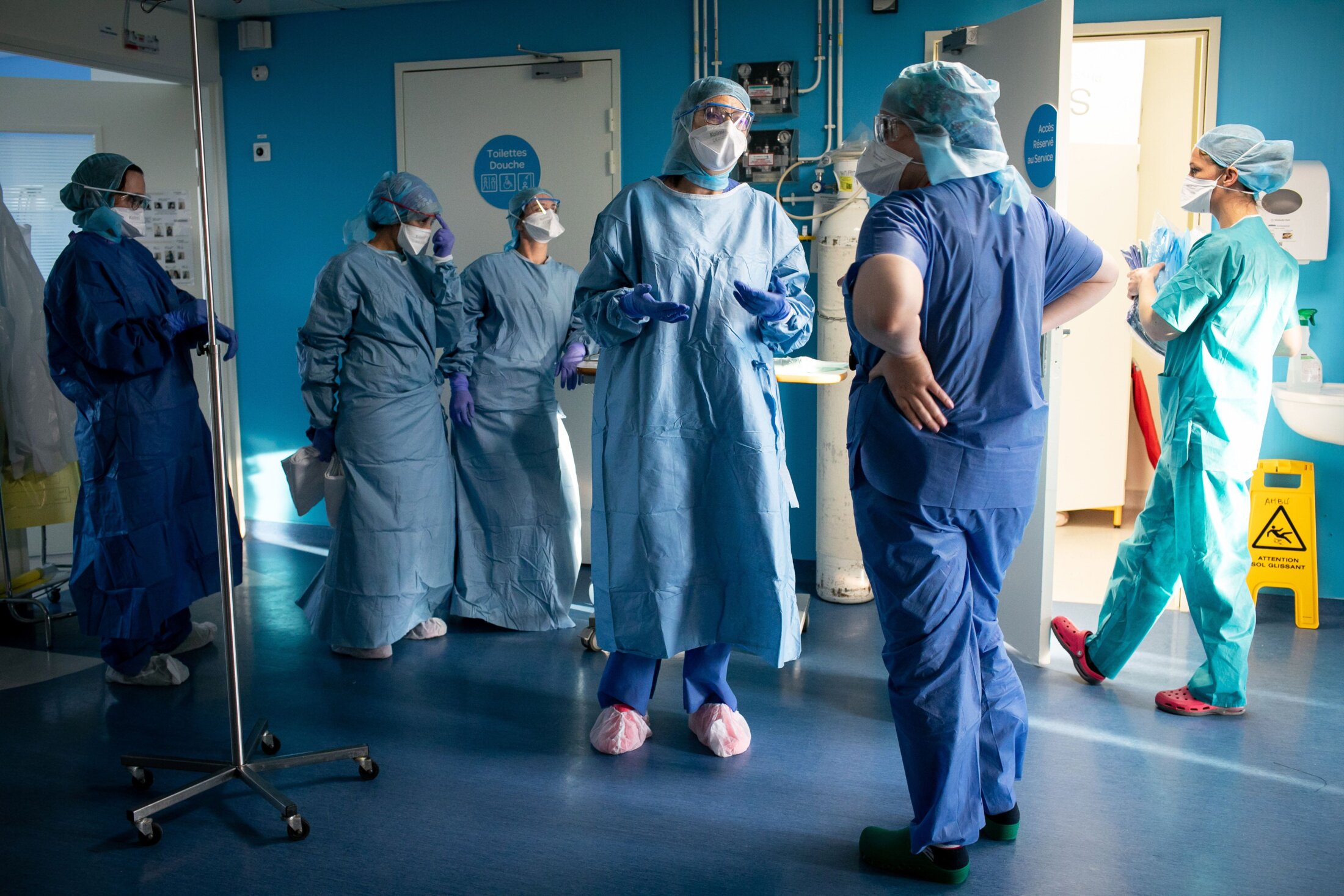
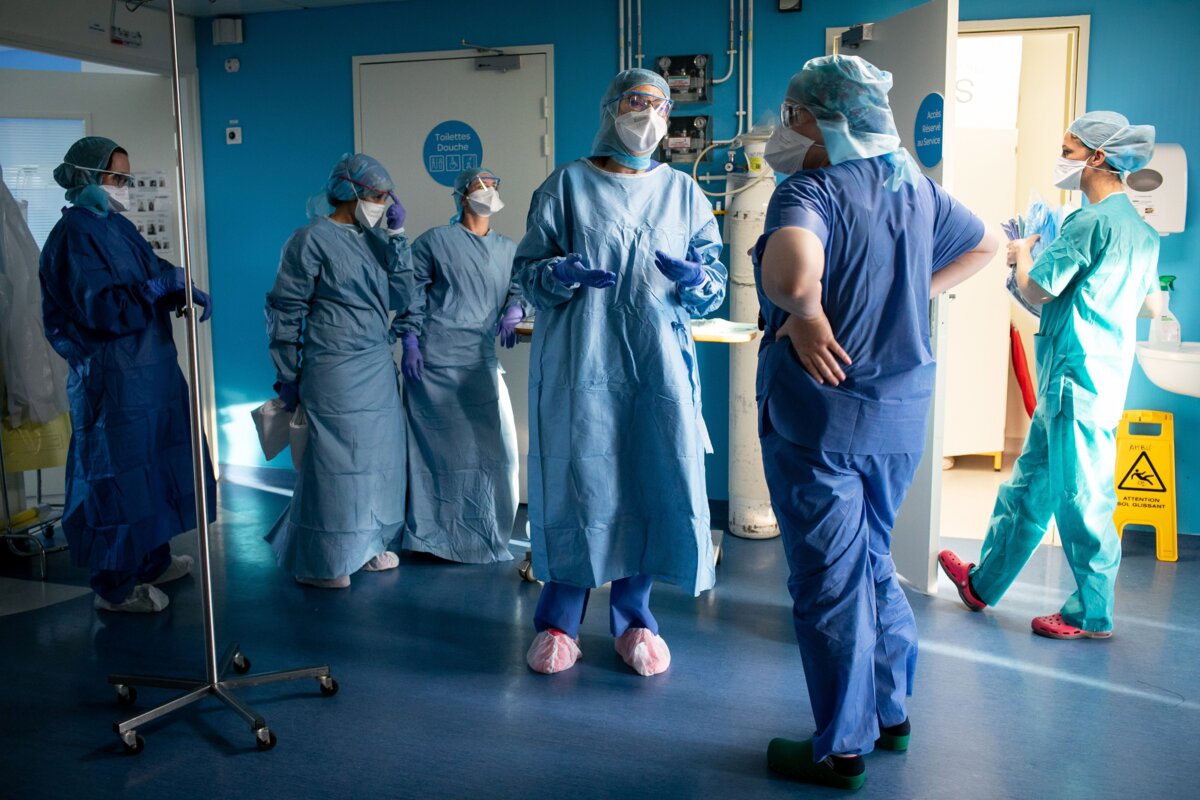
Le 28 mars ils étaient déjà 8000 à s’être portés volontaires en Île-de-France, deuxième région la plus touchée par l’épidémie de COVID-19. Les services étaient exsangues, les équipes à bout de souffle : le pays manquait cruellement de médecins pour faire face à ce cataclysme sanitaire. « C’était du jamais vu » explique le Pr Olivier Hanon, gériatre à l’Hôpital Broca à Paris. « On a vite vu qu’on allait être débordé. On voyait plein de malades infectés arriver, 6 par jour, tous les jours, de façon continue, dans des états très graves. On a créé une unité Covid spécifique qui nous a demandé énormément de temps et de moyens humains. On est passé de 53 lits à 130 lits au total et à près de 300% d’augmentation en personnel médical en quelques semaines. »
Heureusement, la solidarité entre soignants a très bien fonctionné. Tous ont répondu présents pour maintenir ce cap difficile. Surtout du côté des jeunes. « Tout le monde a envoyé ses troupes pour aider. Les étudiants en médecine sont venus nombreux, près de 150 en 8 semaines. Les plus jeunes, le 2e et 3e années de médecine ont endossé les rôles d’aides-soignants, les 4e, 5e et 6e années, les rôles d’infirmiers, chacun en binôme avec un soignant titulaire » explique Olivier Hanon sincèrement touché, surpris même, de tant de solidarité chez ces jeunes qui ont pour la plupart leur concours d’internat à passer dans les prochaines semaines, échéance majeure, cruciale, dans la vie d’un médecin.« J’ai été stupéfait par la volonté, l’enthousiasme de tous ces gens qui sont venus aider des gens âgés en gériatrie alors qu’ils pouvaient se faire infecter » dit-t-il ému et profondément reconnaissant. « Les soignants, ils allaient dans des unités COVID avec du virus un peu partout »…« Soignant c’est une vraie vocation ! » avoue-t-il.
Ils s’appellent Anna, Alexandre, Bénédicte, Tiffany. Ce sont des jeunes médecins, entre 30 et 35 ans, dermatologues, diabétologues, cardiologues dont l’activité professionnelle s’est réduite comme peau de chagrin au fur et à mesure que l’épidémie gagnait du terrain.
Dr Alexandre Cinaud, 31 ans, cardiologue à l’Hôtel Dieu à Paris a dû attendre quelques jours avant de venir en renfort à Broca. Infecté par le COVID, sa seule préoccupation était de ne plus être contagieux pour pouvoir rejoindre le service : « je stressais de ne pas arriver à temps pour aider tout le monde ». Affecté en service de gériatrie, « là où il y a le moins de soignants », il ne s’est pas posé de question. Pas de surprise. Pas de protestation. On a besoin de lui, c’est donc là-bas qu’il ira. « Ça nous paraissait un peu impensable de rester chez nous » confirment elles aussi les Dr Bénédicte Oules et Tiffany Klejtman, dermatologues de 30 et 34 ans venues également en renfort à l’hôpital Broca.
La peur d’être infectés ? Oui et non. Oui puis non. « Si on commence à penser à ça… » soupire Alexandre Cinaud. « J’avoue j’y ai pensé le premier jour » admet le Dr Tiffany Klejtman. « On avait l’impression de voir du virus partout et de se faire attaquer. Finalement on a relativisé et on s’est dit que si on l’avait, on avait plus de 90% de chances de faire une forme bénigne étant jeunes ». « Ce qui nous a le plus inquiétées c’était le risque pour nos proches, nos compagnons, de ne pas les mettre en danger » confie le Dr Bénédicte Oules. Certains volontaires et titulaires du service ont été infectés. Asymptomatiques ou vraiment malades. Une fois guéris et plus contagieux ils sont tous revenus.
Le Dr Anna Vaczalvik est endocrinologue à l’Hôpital Cochin à Paris. À 31 ans, elle-aussi n’a pas hésité une seule seconde. Sa réaffectation en service de gériatrie Covid lui a quand même donné un peu d’appréhension : « L’approche gériatrique de la médecine, je n’y ai été pas forcément habituée. Après ça reste de la médecine mais j’avais à cœur de bien savoir prendre en charge ces patients mais tout s’est très bien passé, l’équipe a été très attentive ».
Olivier Hanon, lui, leur témoigne à nouveau son admiration : « Arriver comme ça, en gériatrie quand on est ophtalmologue, habitués à ne voir que des yeux et là on vous remet un stéthoscope face à des patients très malades, parfois non réanimatoires dans des détresses respiratoires aigües, des souffrances lourdes, des fins de vie à gérer… ». (Silence). Il reprend : « En rhumatologie, en ophtalmologie, on ne voit pas beaucoup de patients décéder ».
Il a fallu les former non pas à la gériatrie mais au COVID. « S’habiller en cosmonaute de la tête aux pieds pour entrer dans les chambres des patients et les ausculter, on n’avait pas l’habitude » ajoute Olivier Hanon. « Mais on a vite progressé » témoignent-ils d’une même voix. « On s’est enrichi des compétences de chacun. Autant de malades aussi graves sur une période aussi courte… ! Les patients âgés ont été touchés de façon très importante. On a réussi à faire une bonne prise en charge et à en guérir beaucoup, grâce aux renforts » conclue Olivier Hanon.
Une aventure « particulière, « incroyable », « très riche sur le plan humain et médical », « une sacrée ambiance et un sacré soutien ».
Tous partagent le même ressenti. Tous ont dû et su s’adapter. De nouveaux collègues, des nouveaux lieux d’exercice, des unités réaménagées, l’expérience singulière, inédite de « voir arriver autant de malades d’une maladie que l’on ne connaît pas », créer des binômes temporaires, réaliser une autre médecine chez des patients âgés… Des difficultés de taille qu’il a fallu savoir dépasser : « En tant que spécialistes d’organes, on a forcément des réflexes différents et notamment ceux de faire de nombreux examens ou de passer son patient sous le bistouri plus facilement. Avec le patient âgé très malade, ce n’est pas possible ». « On vient de spécialités différentes mais on traite les mêmes types de patients, parfois même, on s’est rendus compte qu’on soignait les mêmes patients ». Pas d’ego. Place à la complémentarité. On s’enrichit. On s’apprend. On s’inspire. « Chacun apporte sa pierre ». Pour soigner. Pour guérir (dans le meilleur des cas). Pour accompagner vers la fin de vie (dans le pire).
La gériatrie ? Une découverte pour la plupart même si la fibre gériatrique était déjà présente pour certains. « Notre regard sur les hôpitaux gériatriques a complètement changé. Ce n’est absolument pas un mouroir, bien au contraire » affirme enthousiaste, Tiffany Klejtman. Des morts, bien sûr, il y en a eu, et beaucoup, mais de la vie aussi, tellement. « J’ai été stupéfaite de voir à quel point les personnes âgées pouvaient être pleines de ressources ! » ajoute Anna Vaczalvik. L’unité COVID gériatrie ? « Une sorte de DES en accéléré ». Même si en dermato, en cardio, en diabéto, les patients âgés, ça les connaît, l’unité COVID gériatrie avec des mesures d’hygiène drastiques (« au début il y avait beaucoup de contaminations entre soignants, après on a bien appris ») avec des « patients très âgés, souvent avec des troubles cognitifs, de la démence et très comorbides », c’est autre chose. « Les décisions de soin ne sont pas les mêmes. » On les croit sur parole.
La discipline est difficile. Complexe. Exigeante : « C’était très intéressant de voir leur vision de la gériatrie. On se rend mieux compte que la gériatrie, c’est une façon de soigner les malades, qui n’est pas centrée sur l’organe mais sur l’intérêt du patient, avec une approche très globale, des discussions collégiales. Ça va nous aider pour la suite, c’est certain » assure Bénédicte Oules. Alexandre Cinaud, lui, raconte avoir « été remis très vite dans le bain des consultations d’annonce. Ça faisait un moment que je n’annonçais plus de décès. Il a fallu re-puiser dans mes souvenirs et réapprendre ».
Avouons-le, la gériatrie souffre d’une mauvaise image, encore et toujours. Dans la société vieillir n’a pas bonne presse. Et les personnes âgées devenus patients âgés lorsqu’ils souffrent de maladies en paient les frais :« Je me suis rendu compte de la difficulté à obtenir des examens pour les patients âgés » confirme Alexandre Cinaud. L’âgisme a ses raisons que l’éthique ignore ? « Les gens ne connaissent pas forcément ce qu’est la gériatrie » déplore Olivier Hanon, « c’est vraiment de la médecine aigüe passionnante, une médecine de précision avec des diagnostics complexes ». « On a clairement embelli notre vision de la gériatrie, c’est une discipline extrêmement compliquée, qui demande encore plus de patience et de connaissances » poursuivent Tiffany et Bénédicte qui ont trouvé qu’« avoir des patients sur la durée permettait de prendre le temps de mieux les connaître et mieux les soigner ». Pour Anna Vaczalvik, « c’est une spécialité bien plus pluri-disciplinaire que les autres ».
Aujourd’hui, la cadence s’est ralentie. Le confinement a porté ses fruits. Émus des applaudissements à 20h ?« Bien sûr, ça fait chaud au cœur mais on a fait juste notre métier qu’on adore. Et puis nous, on n’a pas vécu le confinement » répond, humble, Bénédicte Oules.
Émus par leur départ ? Oui aussi. Émus de quitter l’unité, émus de quitter leurs (nouveaux) collègues, émus de quitter les patients auxquels forcément ils se sont attachés. « Une patiente avait été hospitalisée pour dépression puis elle a été infectée par le COVID. Ce fut une patiente difficile à soigner. Quand je suis partie et qu’elle m’a demandé de rebrancher son téléphone pour être en lien avec son fils elle avait l’air apaisée, ça m’a beaucoup touchée » raconte Anna Vaczalvik. Tiffany Klejtman, elle, se souvient d’une « petite patiente partie la semaine passée en SSR post COVID très attachante ». « Quand je lui ai au revoir et lui ai souhaité un bon retour dans sa famille elle m’a dit « vous savez, en ce moment, ma famille c’est vous ».(Sourire attendri).
Entre nouveaux collègues, c’est sûr, les liens vont perdurer. « On a mis des visages derrière des noms, des personnes derrière des adresses emails, des lieux derrière des photos ». Les pratiques médicales seront modifiées à jamais, les regards entre discipline changés, des amitiés entre soignants (de toute spécialités) nouées. Les numéros de téléphone sont laissés avec la promesse de se revoir, de revenir en renfort si besoin et surtout des décisions médicales ont été prises pour l’avenir, comme des équipes mobiles de dermatologie ou de cardiologie. L’objectif : préserver les patients âgés. Le bénéfice : pour la médecine française et les patients sans aucun doute.
L’été arrivant, maintenant, avec sa canicule et son virus toujours présent, la peur d’être à nouveau en sous-effectif est forcément dans l’esprit d’Olivier Hanon et de tous ses collègues médecins gériatres des différents hôpitaux. Il y a en effet de quoi redouter encore une vague de surmortalité chez les patients âgés. Qu’il doit être difficile de faire un métier où l’on vit sans cesse sous la pression de ne pas pouvoir l’exercer correctement ! Qu’il doit être difficile aussi quand on a choisi de soigner des patients âgés de ne pas pouvoir les prendre en charge de façon satisfaisante, comme n’importe quel autre citoyen de notre pays. La médecine est une vocation. Le manque de moyens, une aberrance. Pire, un contre-sens.
(Soupirs longs).



