[Avertissement du 31/10 : les données récentes permettent d'apporter une réponse à une question soulevée ici : il n'est plus permis de penser, comme le suggère le point III-B de ce billet, que l'augmentation des chiffres des décès fournis par SI-VIC puisse être une illusion statistique. A n'en pas douter, un deuxième épisode épidémique est en cours, et fait des victimes en nombre croissant. Ce billet reste toutefois en ligne, avec ses passages désormais invalides.]
En complément d’un billet précédent, il s’agit ici de mieux comprendre ce que recouvrent quelques indicateurs actuellement utilisés, à la fois par les médias et par les autorités politiques, pour justifier les mesures prises en matière de politique sanitaire.
I - Le nombre de cas
Moins encore qu’au printemps, le nombre de cas n’est un indicateur fiable. Outre les critiques déjà formulées dans le précédent billet, un phénomène semble s’être affirmé durant l’été : le nombre de cas s’est décorrélé du nombre de malades, y compris pour les tranches d’âges élevées, et l’évolution de l’un ne ressemble plus à l’évolution de l’autre.
Ainsi, comme on peut le calculer à partir des données officielles, 425.414 cas positifs ont été recensés entre le 1er juin et le 1er octobre, et entre le 1er juin et le 23 octobre, 4876 décès en lien avec le Covid-19 ont été recensés, c’est-à-dire une létalité inférieure à 1,1% (et sans doute encore plus basse, comme on le verra plus bas).
Même dans les EHPAD, où la population est réputée vulnérable, le nombre de cas (c’est-à-dire le nombre de résidents testés positifs au Covid-19) a été considérable depuis le mois de juin : plus de 20.000 depuis le 1er juin, dont environ 18.000 entre le 1er juin et le 1er octobre. Au 23 octobre, le nombre de décès enregistrés dans les EHPAD et EMS en lien avec le Covid-19 est de 776 depuis le 1er juin, de l’ordre de 4 % des cas. C’est-à-dire que près de 96 % des pensionnaires contaminés entre le 1er juin et le 1er octobre sont encore en vie le 23 octobre. On est loin des 27 % de létalité observés en mars avril et mai (10327 décès pour 37273 cas enregistrés avant le 1er juin.) [Rectification : Santé Publique France nous précise, après publication de ce billet, que les patients, s'ils sont contaminés en EHPAD puis transférés à l'hôpital et qu'ils y décèdent, sont bien comptabilisés dans les "nouveaux cas en EHPAD", mais pas dans les "décès en EHPAD". La comparaison entre le nombre de cas en EHPAD et les décès en EHPAD n'est donc pas pertinente et les conclusions de ce paragraphe sont donc fausses.]
Le virus a-t-il muté vers des formes plus bénignes ? Les individus ont-ils acquis des défenses immunitaires du fait de leurs rencontres avec le virus depuis le début de l’année ? A-t-on sous-estimé le nombre de personnes touchées au printemps et surestimé de ce fait la létalité du Covid-19 ? Des traitements sont-ils efficacement utilisés par les médecins ? Il ne s’agit pas ici de déterminer les causes, mais de faire le constat : le nombre de cas peut augmenter sans que le nombre de personnes malades ou que le nombre de décès n’augmentent dans les mêmes proportions. Le graphique qui apparaît sur la page déjà mentionnée l’illustre (Fig.1) : les barres jaunes représentent l’envolée du nombre de cas depuis plusieurs mois, et les barres rouges et roses, en bas, montrent que le nombre de décès (en hôpital et en EHPAD) ne suit pas la même dynamique. (Les barres vertes correspondent aux retours à domicile — ou en EHPAD — après une hospitalisation.)
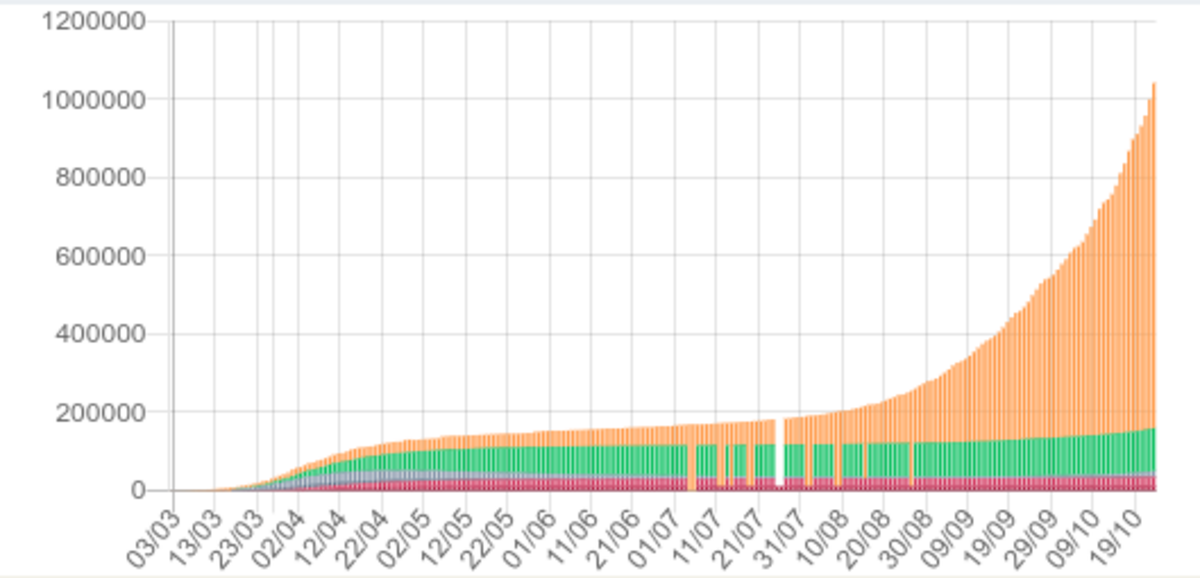
Fig.1 (Etalab)
L’évolution du nombre de cas ne permet donc pas de prédire l’évolution du nombre de personnes malades ou du nombre de décès, et par conséquent, il ne s’agit pas d’un indicateur fiable du problème posé par l’épidémie.
(Peut-être est-ce évident pour certains, mais rappelons-le : une épidémie ne pose de problèmes qu’en raison du nombre de personnes dont elle affecte la santé de façon aiguë, avec un risque de décès ou de séquelles graves. L’épidémie de rhume, sans doute très contagieuse et touchant des millions de personnes, ne justifie pas que l’on prenne des mesures contraignantes pour l’endiguer, parce qu’elle ne provoque de souffrances aiguë ou de décès que chez un nombre extrêmement limité de personnes. Dans le cas du Covid-19, ce n’est donc pas le nombre de personnes contaminées qui permet d’évaluer la gravité de l’épidémie, mais le nombre de personnes que le Covid-19 conduit à l’hôpital, à la mort, ou à des séquelles. S’il n’y a plus de corrélation établie avec ces réalités-là, se référer au nombre de cas ne donne pas d’indication utile.)
II - Le taux d’incidence pour les métropoles
Par définition, le taux d’incidence est le nombre de cas positifs détectés pendant une période donnée (jour ou semaine) sur un territoire donné, divisé par la population de ce territoire et multiplié par 100.000 : c’est le nombre de cas positifs détectés pour 100.000 habitants.
Pourquoi calculer un taux d’incidence ?
Parce qu’en remettant le nombre de cas détectés dans le contexte de la taille de la population, il permet d’une part de donner une idée rapide de l’ampleur du phénomène épidémique dans une zone géographique, et également parce qu’il permet des comparaisons entre territoires.
- Exemple : on comprend aisément que 6000 cas détectés à Lyon (500.000 habitants) n’auraient pas la même signification que 6000 cas détectés dans le canton de Bourganeuf (Creuse) comptant environ 7000 habitants. Avec 6000 cas, Lyon aurait un taux d’incidence de 6000 / 500.000 X 100.000, c’est à dire 1200 pour 100.000 habitants ; alors que, toujours avec 6000 cas, le canton de Bourganeuf aurait, lui, un taux d’incidence de plus de 85.000 pour 100.000 habitants : ce chiffre exprimerait clairement la situation de quasi-saturation épidémiologique de Bourganeuf.
Toutefois, le taux d’incidence présente des inconvénients majeurs :
- il s’appuie sur le nombre de cas, qui n’est pas l’indicateur le plus pertinent, comme on vient de le voir ;
- le nombre de cas détectés, et par conséquent le taux d'incidence, ne dépendent pas uniquement de l’emprise de l’épidémie, mais aussi — très directement — du nombre de tests effectués dans la zone étudiée, et de l'importance de ce nombre de tests par rapport au nombre d'habitants du territoire.
- Exemple : si l’on teste les 7000 personnes du canton de Bourganeuf, on pourra avoir un taux d’incidence très élevé (si toute la population est porteuse du virus, on aura 7000/ 7000 X 100.000, c’est-à-dire un taux d’incidence de 100.000 pour 100.000 habitants) ; alors que 7000 tests à Lyon, même si tous les tests sont positifs, pourraient tout au plus conduire à un taux d’incidence de 7000 / 500.000 X 100.000, c’est-à-dire 1400 pour 100.000 habitants. Ainsi, même si toute la population de Lyon est porteuse du virus, on ne trouverait un taux que de 1400 pour 100.000 habitants !
- plus gênant encore, les variations temporelles du taux d'incidence dépendent directement des variations du nombre de tests effectués. Et ce nombre de tests peut lui-même varier de façon importante, selon des paramètres politiques (nécessité ou non d'une ordonnance, obligations de se faire tester pour telle ou telle raison), ou en fonction de la disponibilité des tests ou des réactifs, ou encore selon l’inquiétude des habitants, etc.
- Pour reprendre notre exemple, si la semaine suivant les 7000 tests, toute la population est toujours porteuse (aucune amélioration sanitaire) mais que l’on n’effectue que 700 tests sur chacun des deux territoires, on aura un taux d’incidence de 10.000 pour 100.000 habitants pour Bourganeuf et de 140 pour 100.000 habitants à Lyon, c’est-à-dire 10 fois moins que la semaine précédente. Le taux d’incidence pourrait donner l’impression d’une amélioration spectaculaire, alors que la situation sanitaire serait en réalité identique. Pour rectifier l’impression, il faudrait connaître le nombre de tests effectués à chaque date.
- inversement, une augmentation du nombre de tests effectués conduit mécaniquement à une augmentation du taux d’incidence, même si la situation sanitaire est stable ou en voie d’amélioration. Là aussi, la connaissance de l’évolution du nombre de tests effectués permettrait de corriger la fausse impression due à l’évolution du taux d’incidence.
- Le risque actuel est d'ailleurs à prévoir sous forme d'une hausse artificielle du taux d'incidence. En effet, même s'il est impossible d'en vérifier le détail sur les 22 métropoles, le nombre de tests a repris une hausse rapide depuis début octobre (+ 50% en 3 semaines au niveau national, dépassant des records avec près de 350.000 tests certains jours...) Si cette hausse s'est retrouvée sur l'une ou l'autre des métropoles, le taux d'incidence avait de fortes chances d'y augmenter de 50% sur les mêmes trois semaines — même si la situation sanitaire y était stable...
Le taux d’incidence ne peut donc pas être interprété si l’on ne connaît pas le nombre de tests effectués.
Et on touche là à un point problématique du nouvel indicateur créé par Santé Publique France au niveau de 22 métropoles : sur ces 22 territoires, aucun autre indicateur n’est disponible : ni le nombre de tests effectués, ni le nombre d’habitants hospitalisés, ni le nombre de décès enregistrés, etc. Ainsi, ce nouvel indicateur, sur lequel les autorités politiques sont susceptibles de s’appuyer pour prendre des décisions importantes n’a pas de signification clairement lisible, et, faute d’autres indicateurs disponibles, il n’est pas possible de lui en donner une.
Les autorités politiques s’appuieront-elles sur ce nouvel indicateur ? Ce serait prendre le risque de décisions aléatoires ou arbitraires.
III - Les données hospitalières
Chaque jour, en rendant publiques les données enregistrées dans la base de données SI-VIC, Santé Publique France communique les données hospitalières : nombre d’hospitalisations « covid », nombre de patients en réanimation « covid », nombre de décès « covid » et nombre de retours à domicile « covid ».
Or, ces données ne sont pas aussi fiables que ce que l’on avait estimé dans un précédent billet. En effet, comme nous allons le voir, elles présentent plusieurs biais, et sont certainement surestimées... sans exclure l’hypothèse d’une sous-estimation. Il reste toutefois difficile d’estimer l’ampleur du décalage entre le sens attribué à ces chiffres et la réalité qu’ils recouvrent.
Ce qui pose problème n’est pas tant le fonctionnement de la base de données SI-VIC que son utilisation, encadrée par les directives officielles qui l’entourent.
SI-VIC (Système d’Information pour le suivi des VICtimes) est une base de données créée en 2015, à laquelle on a ajouté en mars 2020 des cases consacrées à l'épidémie de Covid-19 : des fiches peuvent désormais être créées dans SI-VIC pour des patients "covid", avec une case précisant leur "statut d’hospitalisation" : hospitalisation conventionnelle, hospitalisation réanimatoire, décès, ou retour à domicile. A partir de ces fiches-patient renseignées dans SI-VIC par les établissements de santé, la base de données permet d’établir chaque jour le nombre de personnes actuellement hospitalisées, le nombre de personnes nouvellement hospitalisées, le nombre de retours à domicile quotidiens, le cumul des décès, le nombre de personnes nouvellement décédées etc.
Mais plusieurs remarques doivent être faites pour tenter de comprendre ce que représentent les chiffres de SI-VIC, et surtout pour éviter de leur faire dire ce qu’ils ne disent pas.
A - Tous les hôpitaux ne déclarent pas systématiquement leurs patients Covid dans SI-VIC.
Les établissements de santé ne sont pas tenus de renseigner la base SI-VIC : c’est sur la base du volontariat que les hôpitaux créent dans SI-VIC une fiche pour un patient concerné par le Covid-19. Il y a donc là un risque permanent de sous-estimation, avec une variation de l’ampleur de la sous-estimation selon la volonté des établissements hospitaliers de remplir ou non les fiches SI-VIC correspondant à leurs patients Covid.
Au vu de l’évolution du nombre d’établissements de santé qui déclarent des patients dans SI-VIC, on peut penser que la sous-évaluation s’estompe ces dernières semaines (Fig.2).

Agrandissement : Illustration 2

Fig.2 (Géodes, Santé Publique France)
Une augmentation du nombre d’établissements déclarant leurs patients dans SI-VIC pourrait, à elle-seule, conduire à une augmentation des chiffres, autant pour les hospitalisations que pour les admissions en réanimation ou les décès.
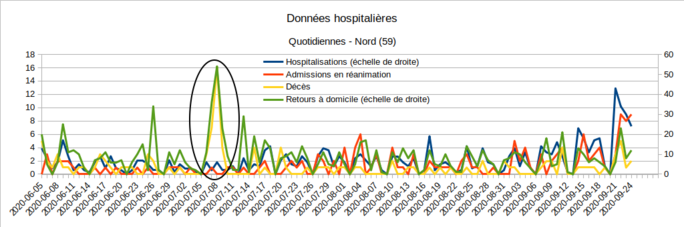
À noter : lorsqu’un hôpital rejoint le système SI-VIC, ou lorsqu’il procède à un rattrapage de données anciennes qui n’avaient pas encore été transmises, les données apportées sont affectées à la date de saisie. Dans un cas, le 18 septembre, Santé Publique France a publié un « point d’attention », afin que les 76 décès datant d’avant le fin du mois de juillet et attribués au 18 septembre ne soient pas compris par les médias et le public comme une brutale augmentation. Mais d’autres cas n’ont pas fait l’objet de signalement de la part de Santé Publique France — qui n’avait peut-être pas été alertée par les services hospitaliers à l’origine de la transmission de données anciennes. Par exemple, le 16/09 et les jours suivants, les données hospitalières du Val d’Oise (95) étaient manifestement anormales (Fig.3), tant pour les décès que pour les retours à domicile. De même, du 6 au 9 juillet, le Nord (59) présentait un pic de décès et de retours à domicile, probablement dû à des déclarations groupées ces jours-là, et non pas à 30 décès soudains et 124 guérisons simultanées (Fig.4).

Agrandissement : Illustration 3
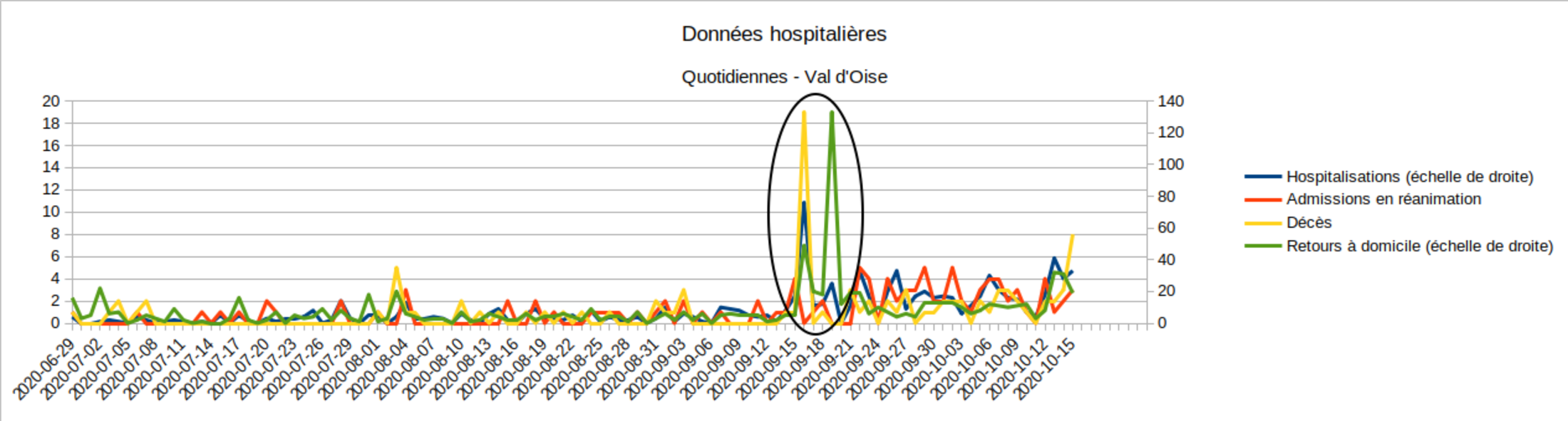
Fig.3 (Enzo Lolo d'après Santé Publique France)
Agrandissement : Illustration 4
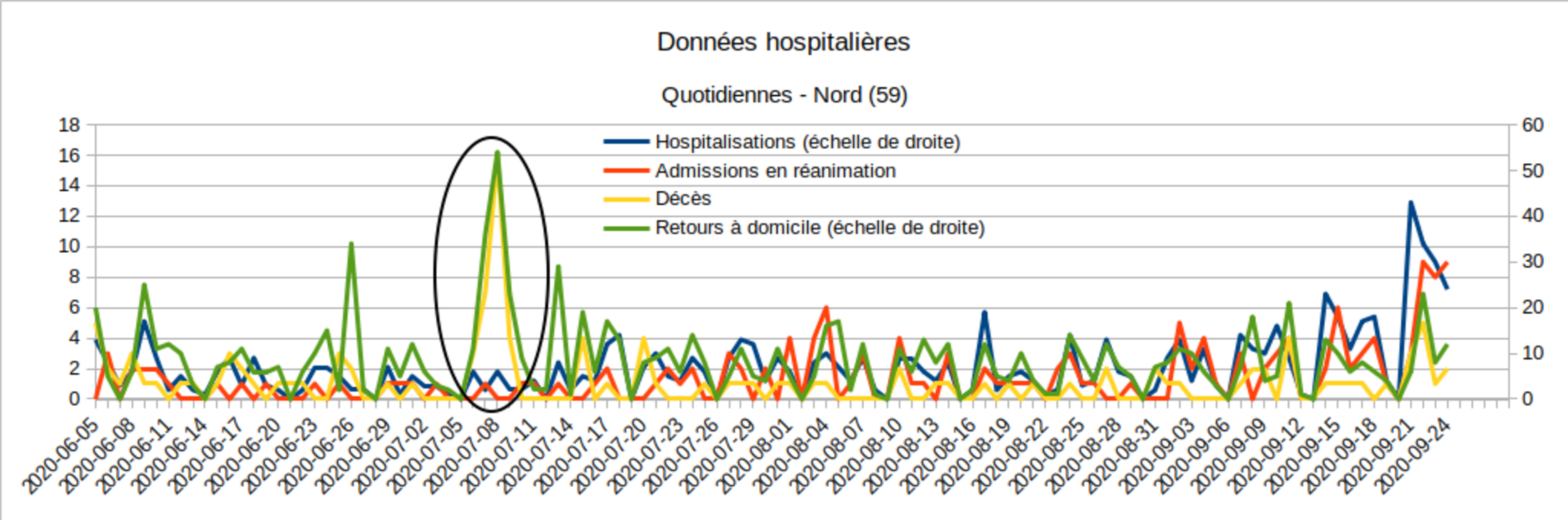
Fig.4 (Enzo Lolo d'après Santé Publique France)
Ainsi, les chiffres de SI-VIC doivent être interrogés avant de pouvoir les interpréter. On verra plus loin à quel point ils peuvent être trompeurs.
C'est un détail, mais on peut même se demander quelle part l’accélération récente de l’augmentation du nombre d'établissements de santé participant à SI-VIC (Fig.2) peut avoir dans l’augmentation des chiffres quotidiens des données hospitalières sur cette même période.
B – Les données hospitalières « Covid-19 » englobent des patients non malades du Covid-19
Les établissements hospitaliers, qui avaient suspendu une part de leurs activités normales durant le confinement, ont repris progressivement les hospitalisations programmées. La Haute Autorité de Santé (HAS), dans son avis n° 2020.0032/AC/SBPP du 14 mai 2020 « préconise (…) que les patients puissent se voir proposer un dépistage par RT-PCR avant toute hospitalisation programmée. » Par ailleurs, les Agences Régionales de Santé (ARS), comme par exemple l’ARS d’Ile de France, donnent pour instruction aux établissements hospitaliers : « Les patients hospitalisés initialement pour une/des autre(s) pathologie(s), avec un diagnostic de COVID-19 confirmé biologiquement ou une TDM thoracique évocatrice de diagnostic COVID-19 doivent être saisis dans SI-VIC ». Par conséquent, un certain nombre de patients que l’on retrouve dans les chiffres diffusés chaque soir ne sont pas hospitalisés pour cause de Covid-19, mais ont simplement été testés positifs à l’occasion de leur hospitalisation. Or, on le sait, il existe une grande différence entre "être testé positif au Covid-19" et "être malade du Covid-19" : les formes asymptomatiques et bénignes sont largement majoritaires parmi les personnes positives.
Ainsi, les données hospitalières "Covid" issues de SI-VIC et publiées chaque jour cumulent diverses situations, que l'on propose ici de répartir en trois groupes de patients définis comme suit :
Groupe 1 : les patients malades du Covid-19, et hospitalisés pour cette raison ;
Groupe 2 : les patients hospitalisés pour d’autres pathologies, positifs au Covid-19 et pour qui le Covid-19 complique ou aggrave l’état de santé ;
Groupe 3 : les patients hospitalisés pour d’autres causes que le Covid-19, testés positifs au Covid-19 sans en souffrir.
Cette distinction en trois groupes est pertinente pour les hospitalisations, mais aussi pour les patients en réanimation, pour les décès et pour les retours à domicile. En effet, un patient devant subir une lourde intervention chirurgicale pour une pathologie sévère, et testé positif sans aucun symptôme du Covid-19, a une fiche créée dans SI-VIC et est dès lors comptabilisé parmi les hospitalisations "Covid". Si ce patient passe en réanimation après l’opération, son statut dans SI-VIC est actualisé et il sera compté parmi les patients en réanimation "Covid" ; s’il ne survit pas, il entre dans le décompte des décès "Covid".
Le groupe 3 gonfle donc les données hospitalières du Covid-19 sans y être réellement lié. Seuls les deux premiers groupes devraient retenir l’attention dans le cadre du Covid-19, et seule leur évolution est significative de l’évolution de l’épidémie.
Le groupe 1 (malades du Covid-19) est de nature à faire peser sur les hôpitaux et sur les services de réanimation une pression directement imputable au Covid-19. Le groupe 2 (malades d'une autre pathologie aggravée par le Covid-19) peut également participer à la pression due au Covid-19 sur les services de réanimation (par exemple si un malade hospitalisé pour une autre pathologie doit passer en réa à cause de complications de cette pathologie dues au Covid-19).
En revanche, le groupe 3 ne participe nullement à la pression hospitalière liée au Covid-19.
On notera que le site Géodes, géré par Santé Publique France, prend la précaution de préciser que les chiffres publiés correspondent aux personnes hospitalisées (ou en réanimation (sr/si/usc) ou aux décès) avec diagnostic covid-19 et non "à cause du Covid-19".
Pour autant, rien ne permet de distinguer les trois groupes définis ci-dessus, ni de connaître leur importance respective dans les chiffres publiés chaque jour.
Le Dr Louis Fouché estimait début octobre que dans son service de réanimation "Covid-19", 3 patients sur 8 n’étaient pas malades du Covid-19 mais simplement positifs au test PCR.
L’exemple du service du Dr Fouché est bien sûr impossible à généraliser. Quelle est la proportion au niveau national, régional ou départemental de ce groupe 3, qu'il faudrait en fait s'abstenir de comptabiliser parmi les patients hospitalisés, en réanimation et parmi les décès "liés au Covid-19" ? Aucun indicateur ne permet de le déterminer, ce qui génère une confusion empêchant d’estimer l’évolution réelle de l’épidémie de Covid-19.
Une chose est certaine : le fait que le groupe 3 soit comptabilisé dans les chiffres des données hospitalières conduit à une surestimation de ceux-ci.
Ce n’est pas tout. Puisqu’on ne sait pas faire la part des trois groupes définis ci-dessus, on ne peut pas davantage mesurer l’évolution temporelle de chacun de ces groupes. Depuis la mi-août 2020, on observe une hausse des données hospitalières issues de SI-VIC (hospitalisations, réanimation et décès), avec une accélération depuis la mi-octobre. Mais auxquels des trois groupes cette hausse est-elle due ?
Les données de SI-VIC ne permettent pas de le savoir directement, mais on peut chercher des indices. D’autres données fournies par Santé Publique France semblent relativiser la hausse des chiffres de SI-VIC. Il s’agit notamment des données issues des services d’urgence hospitalières.
Elles permettent de constater d’une part que, malgré la hausse récente, jusqu’au 23 octobre moins de 5 % des passages aux urgences étaient motivés par une suspicion de Covid-19 (Fig.5) : le 23 octobre, il y a eu 472 cas de suspicion de Covid-19 pour 10.000 passages aux urgences, soit 4,7%). Ce taux, parmi les patients âgés de plus de 75 ans, atteint tout juste 7 % (Fig.6) avec 679 cas de suspicion de Covid-19 pour 10.000 passages aux urgences de patients de plus de 75 ans le 23 octobre, soit 6,8%.)
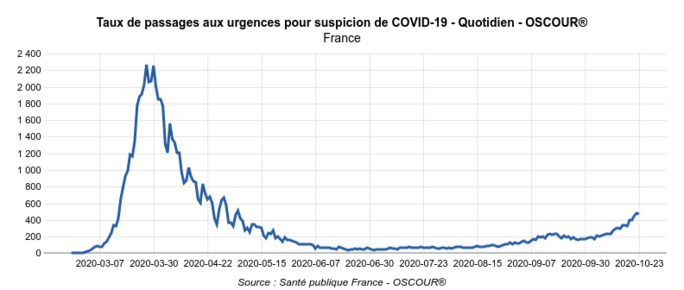
Agrandissement : Illustration 5

Fig.5. Taux de passages aux urgences pour les patients de tous âges (Géodes - Santé Publique France)
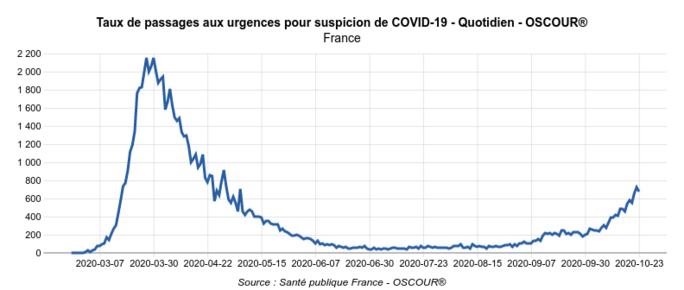
Agrandissement : Illustration 6
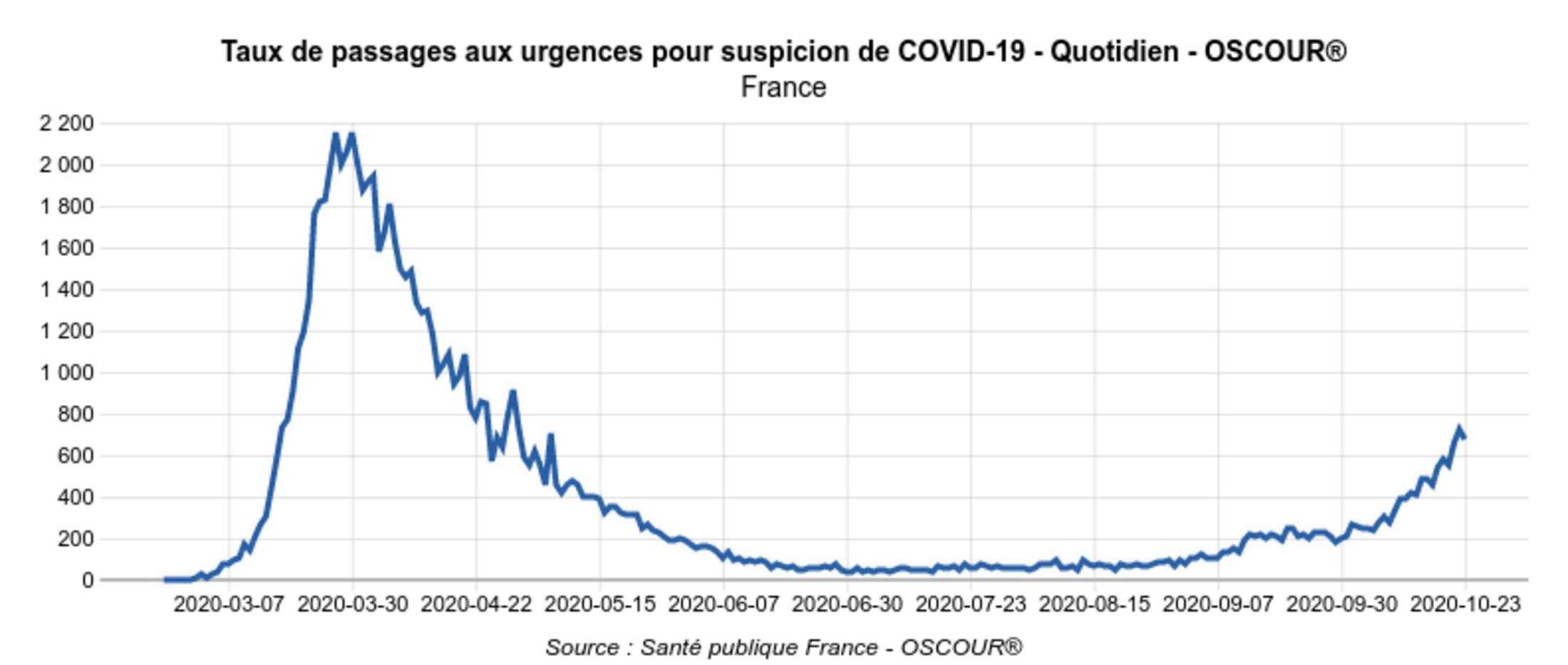
Fig.6. Taux de passages aux urgences parmi les patients de 75 ans et plus (Géodes - Santé Publique France)
Avec moins de 5% des passages liés à une suspicion de Covid-19, les urgences hospitalières ne font donc pas état d’une submersion due au Covid-19.
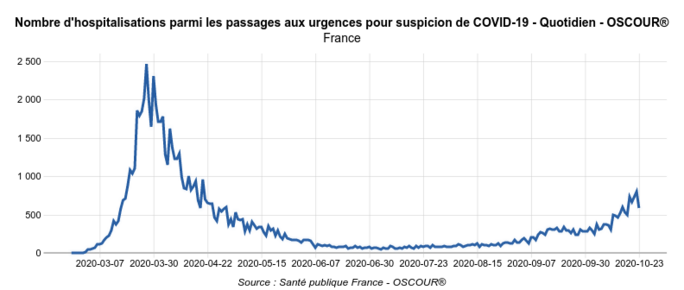
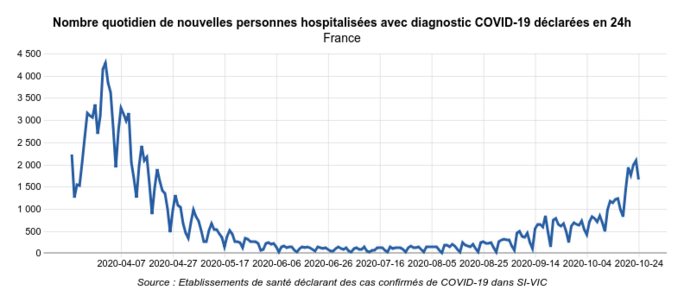
Ces données permettent également de constater que le nombre d’hospitalisations pour Covid-19 suite à un passage aux urgences (Fig.7) est nettement plus faible que le nombre des hospitalisations "Covid-19" indiqué par SI-VIC (Fig.8) : 585 pour la France entière le 23 octobre, quand SI-VIC en comptait 2091 le même jour.
[Remarque : les chiffres donnés par Géodes sont mis à jour quotidiennement, et les chiffres cités ici, relevés lors de la rédaction de ce billet, sont donc susceptible d'être réactualisés sur Géodes et de ne plus leur correspondre exactement.]
Agrandissement : Illustration 7
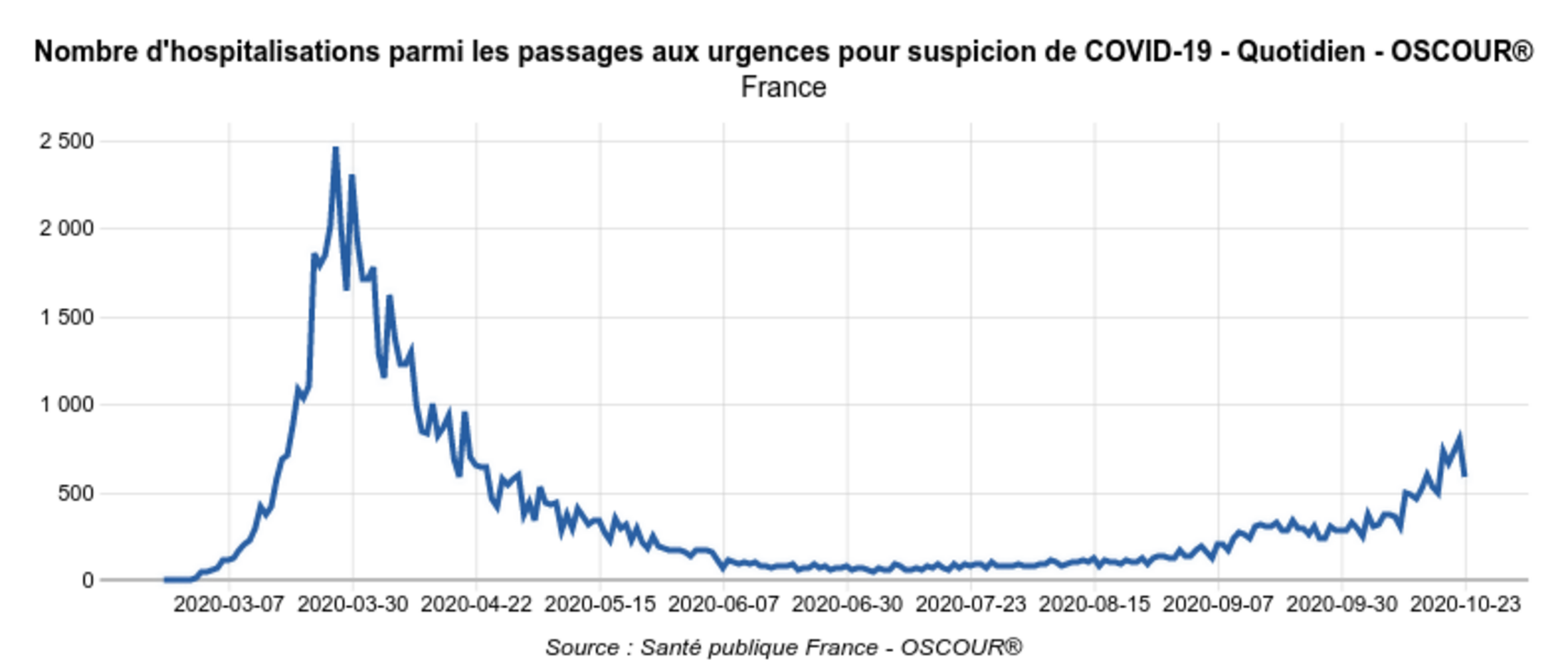
Fig.7 (Géodes - Santé Publique France)
Agrandissement : Illustration 8
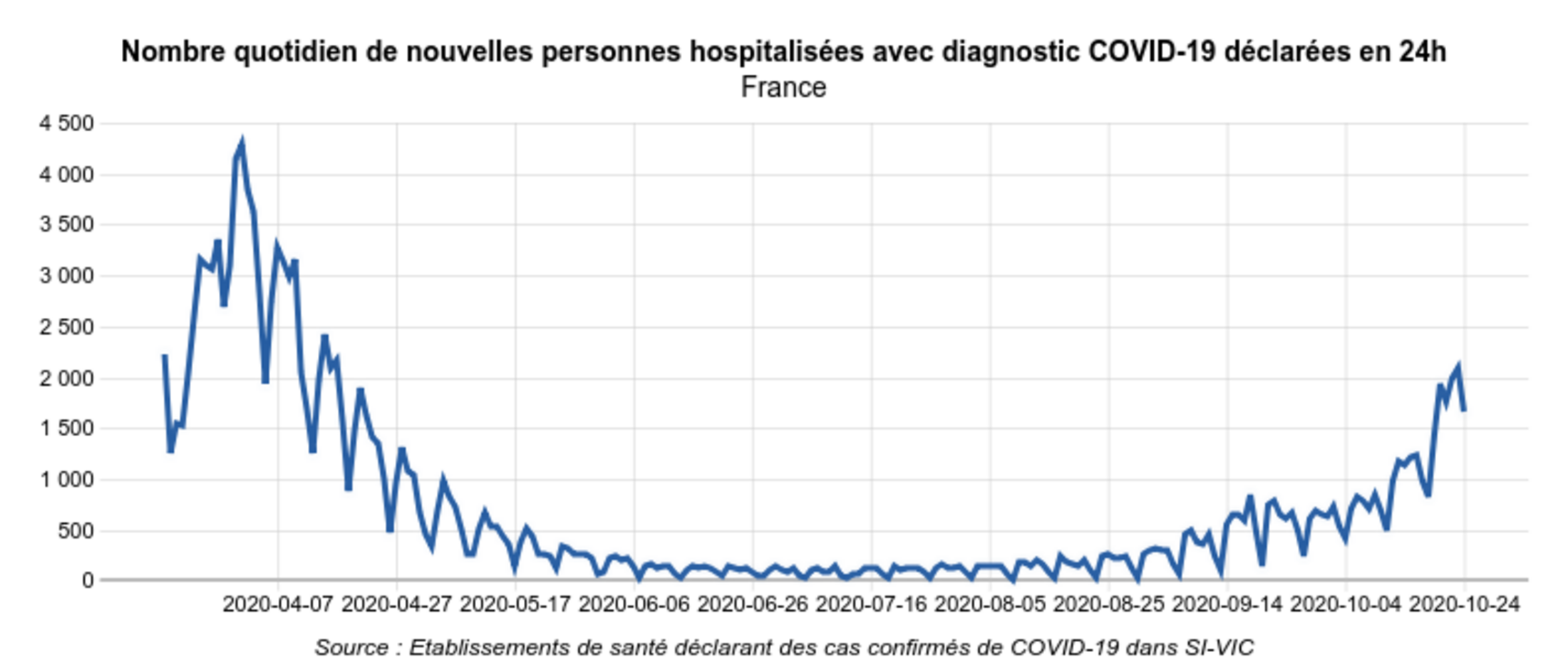
Fig.8 (Géodes - Santé Publique France)
La différence entre le chiffre de 585 personnes hospitalisées le 23/10 après être passées aux urgences pour suspicion de Covid-19, et celui des 2091 personnes hospitalisées avec un diagnostic de Covid-19, s’explique par le cumul de diverses causes : comme on l'a vu, des établissements de soin ont pu déclarer le 23 octobre des hospitalisations plus anciennes ; mais vraisemblablement, l'explication principale est due aux parcours conduisant des patients à l’hôpital sans passer par les urgences. Ces parcours concernent en particulier les hospitalisations programmées, c’est-à-dire, à quelques nuances près, les groupes 2 et 3 définis plus hauts.
Se pourrait-il donc que le Covid-19 ait conduit à l’hôpital 585 personnes le 23 octobre et non pas les 2091 annoncées par Santé Publique France et reprises dans de nombreux médias ? Se pourrait-il que la différence — 1506 personnes hospitalisées — corresponde à des hospitalisations programmées pour d’autres pathologies ? Il faudrait disposer de bien d’autres données pour se risquer à tirer une conclusion aussi tranchée.
On peut toutefois écarter une hypothèse : la différence ne peut pas s'expliquer par une sous-estimation des chiffres des urgences. En effet, interrogée sur ce point, Santé Publique France nous a indiqué que le réseau "Oscour", qui fournit les données relatives au passages aux urgences, couvre plus de 93 % des services d’urgences, et qu’il repose sur une remontée automatisée des données, ne nécessitant aucune saisie spécifique par les services d’urgence pour la surveillance Covid. Ces chiffres ne courent donc qu’un risque très limité de sous-évaluation.
C – D'autres facteurs font augmenter artificiellement les chiffres des données hospitalières « Covid-19 »
On peut s’interroger sur un autre facteur de hausse des chiffres : le fait que les hospitalisations programmées reprennent progressivement, après le confinement ou après l’été, a sans doute fait entrer à l’hôpital un nombre croissant de patients des groupes 2 et 3, conduisant à une hausse des chiffres de SI-VIC ; mais dans quelle proportions ? Les données communiquées au public ne permettent pas de le savoir.
Par ailleurs, quel impact la hausse du taux de positivité peut-elle avoir sur les chiffres donnés par SI-VIC ? Là non plus, les données ne répondent pas directement, mais pour essayer de se faire une idée, on peut se hasarder à un raisonnement « en ordres de grandeur », fondé sur des approximations et sans prétendre à la précision. Pour mener ce raisonnement, prenons les hypothèses simplistes suivantes :
- En 2019, il y a eu 10,6 millions de séjours en hospitalisation, soit une moyenne de 29000 hospitalisations par jour en France. Supposons que, en-dehors du Covid-19, ce nombre reste stable en 2020, et qu’il se répartit également sur tous les jours de l’année. En-dehors du Covid-19, on attend donc 29000 personnes par jour dans les hôpitaux.
- Supposons également que les personnes hospitalisées un jour donné aient la même proportion de personnes positives que les personnes ayant effectué un test PCR ce jour-là (proportion fournie par le taux de positivité du jour.)
- Imaginons que chacune de ces 29000 personnes hospitalisées subisse un test PCR lors de son entrée à l’hôpital. (Ce n'est évidemment pas le cas.)
- Supposons que, conformément aux instructions des ARS, une fiche patient est créée dans SI-VIC pour chaque patient testé positif.
On peut alors calculer le nombre théorique de patients "hospitalisés Covid" dans SI-VIC et correspondant en fait (par définition) aux groupes 2 et 3 définis plus haut, c'est-à-dire aux patients hospitalisés pour d'autres pathologies : il suffit de multiplier 29.000 par le taux de positivité du jour.
L’illustration de ce calcul est donnée par la Fig.9. (On a ici utilisé le taux de positivité rectifié, défini dans un autre billet.)
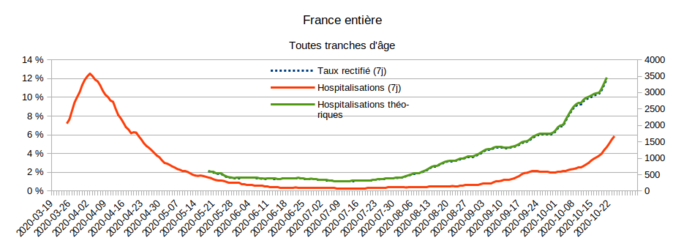
Agrandissement : Illustration 9
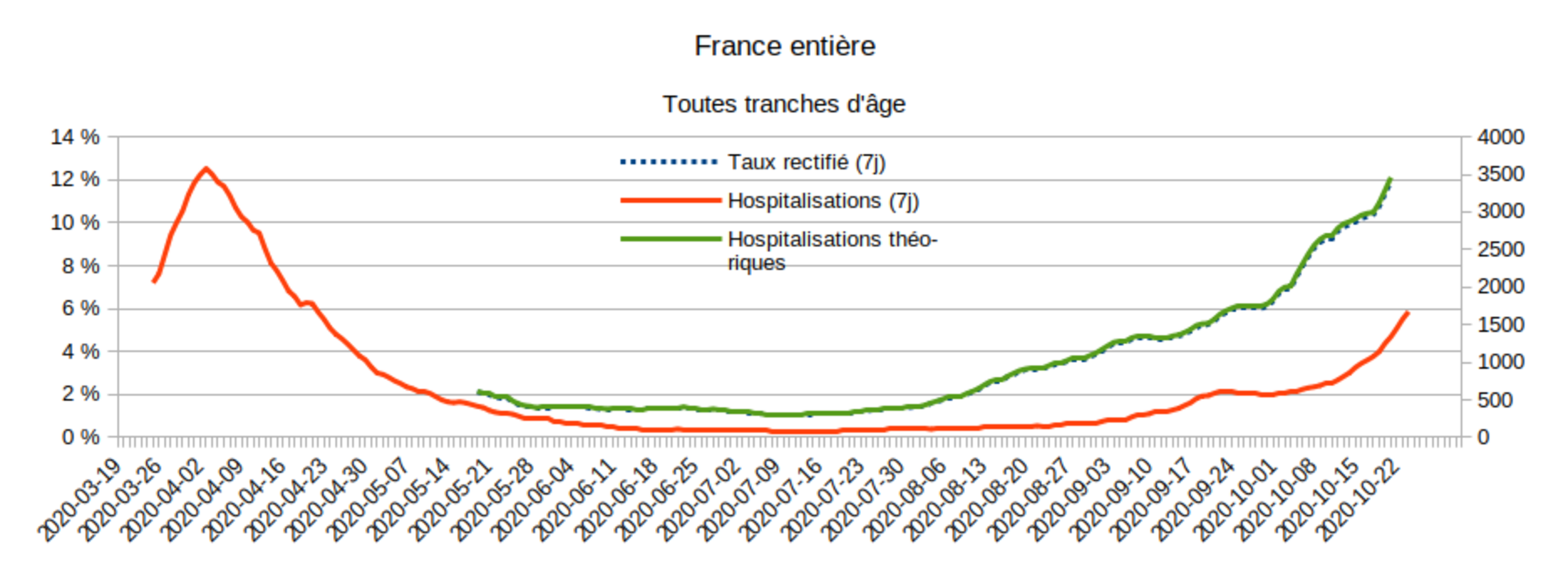
On constate deux choses : 1° le nombre théorique de patients des groupes 2 et 3 attendus selon les hypothèses simplifiées formulées ci-dessus (courbe verte) est supérieur au nombre d'hospitalisations que SI-VIC indique (courbe rouge) pour l’ensemble des groupes 1, 2 et 3. Si tout se passait de façon systématique comme dans les hypothèses utilisées pour raisonner, on devrait enregistrer plus de 3000 hospitalisations de patients "Covid-19" par jour, rien que pour les hospitalisations programmées en raison d'autres pathologies, et donc sans même compter les personnes hospitalisées à cause du Covid-19. SI-VIC en signale nettement moins (2091 le 23 octobre pour les groupes 1, 2 et 3), ce qui résulte bien entendu des approximations faites ici, mais l’ordre de grandeur est assez proche. (Approximativement, un facteur 3 différencie les deux courbes.)
Mais surtout : 2° depuis la mi-septembre, la dynamique des groupes 2 et 3 théoriques correspond bien à celle des hospitalisations « Covid » données par SI-VIC. Le doublement des admissions à l’hôpital constaté par SI-VIC entre le 22 septembre (606) et le 21 octobre (1250) correspond parfaitement au doublement du taux de positivité national rectifié (5,7 % le 22 septembre et 11,3 % le 21 octobre.)
Ainsi, la base de données SI-VIC est susceptible de contenir une part importante de patients qui ne s'y trouvent que parce qu'ils ont été testés positifs lors de leur hospitalisation, sans être malades du Covid-19 : cas asymptomatiques ou formes bénignes de Covid-19, mais souffrant d'autres pathologies justifiant une hospitalisation. Cet afflux de patients hospitalisés de façon programmée pourrait théoriquement suffire à expliquer la hausse des données hospitalières : hospitalisations "Covid", réanimation "Covid" et décès "Covid".
Au passage, cela conduit à relativiser le taux de létalité de 1,1% calculé dans la partie I de ce billet : ce taux inclut une proportion non négligeable de personnes testées positives au Covid-19 mais décédées d'autres pathologies.
Pour autant, le Covid-19 continue à conduire des patients à l'hôpital (groupe 1) et en réanimation (une partie des groupes 1 et 2), et continue à en tuer. Combien ? Il est impossible de le dire à partir des données disponibles. Ce nombre est-il en hausse ? Vraisemblablement, puisque le nombre de personnes porteuses du SARS-Cov2 augmente (hausse du taux de positivité, y compris sous sa forme "rectifiée"), mais on ne peut pas le mesurer.
Rappelons — et c’est un point important de ce raisonnement — que l’accroissement des groupes 2 et 3 ne correspond pas à un accroissement de la pression hospitalière due au Covid : il est lié aux hospitalisations programmées pour d’autres causes que le Covid-19. On a donc montré ici que la hausse des hospitalisations "Covid-19" ne se traduit pas nécessairement par une hausse de la pression sur les hôpitaux : la hausse du nombre de positifs au Covid-19 parmi les personnes « normalement hospitalisées » pourrait suffire à expliquer cette hausse des données fournies par SI-VIC.
Cela conduit à une réflexion quelque peu vertigineuse : même si, du fait de mutations du virus ou pour toute autre raison, le Covid-19 ne rendait plus personne malade, le fait que le virus se répande au rythme actuellement observé, associé à la politique de tests PCR avant hospitalisation et aux règles d'utilisation de SI-VIC, devrait logiquement conduire à une augmentation du nombre des hospitalisations « Covid-19 », des admissions en réanimation « Covid-19 » et des décès « Covid-19 » fournis par SI-VIC. Ces nombres auraient à peu près doublé en 4 semaines (exactement comme cela a été le cas) même sans aucun malade du Covid-19, sans aucun décès dû au Covid-19, et sans aucune pression supplémentaire sur les services hospitaliers due au Covid-19.
Il faut être clair : cela ne suffit absolument pas à conclure que le Covid-19 est anodin ou qu’il ne conduit ni à une pression accrue sur les établissements de santé et sur leurs services de réanimation, ni à une augmentation du nombre de décès.
Mais cela prouve que les chiffres fournis par Santé Publique France ne suffisent pas à affirmer qu’il y a une pression accrue sur les services hospitaliers ou une surmortalité due au Covid-19 ; cela prouve que s’il y a une pression hospitalière et une surmortalité dues au Covid, elles sont de moindre ampleur que ce que les chiffres laissent croire si on ne prend pas la peine d'examiner avec soin l'origine de ces chiffres.
Ainsi, l’augmentation des chiffres a d’autres causes que la seule dangerosité intrinsèque du Covid-19. Il s’agirait donc de faire la part des choses, pour ne pas imputer au Covid-19 trop d’hospitalisations, en réanimation notamment, ou trop de décès qui ne lui sont pas dus.
Les autorités politiques disposent-elles d’informations plus affinées sur les hospitalisations, les entrées en réanimation et les décès réellement dus au Covid-19 ? Font-elles un travail d’analyse et d’enquête ? Ou se contentent-elles des chiffres bruts qui amalgament des réalités diverses pour évaluer la situation et prendre leurs décisions ?
Le point suivant conduit à alimenter le soupçon de manque de sérieux des autorités politiques dans son maniement des chiffres.
D - Le décompte des "patients en réanimation Covid-19" inclut des patients qui ne sont pas en service de réanimation, et le Ministère ne sait pas compter les lits.
Un chiffre qui, depuis quelques semaines, sert à justifier diverses mesures restrictives est le taux d’occupation des lits de réanimation.
Or, le calcul de ce taux ne semble pas s’appuyer sur des définitions cohérentes, et est susceptible de produire des confusions.
France Soir a déjà pointé que, sur Géodes (site géré par Santé Publique France), le nombre de patient en réanimation concerne les patients « en service de réanimation ou en soins intensifs »a, alors que le nombre de lit décompté par le Ministère de la Santé pour en déduire le taux d’occupation n’inclut pas les 5800b lits de soins intensifs, et ne tient compte que des lits de réanimation.
En réalité, la distorsion du Ministère est encore plus forte : si l’on se réfère aux recommandations de l’ARS d’Ile de France, « le statut "hospitalisation réanimatoire" devra être apposé [dans SI-VIC] à tout patient hospitalisé développant une forme grave (services de réanimation, unités de soins intensifs ou unités de surveillance continue) »
Ainsi ce ne sont pas uniquement les 5400b lits de réanimation et les 5800b lits de soins intensifs, mais aussi les 8000b lits de surveillance continue qui doivent être considérés. Le taux d’occupation que représentent les malades Covid-19 en réanimation n’est absolument pas le même si l’on compte 5800 lits (chiffre annoncé par le Ministre de la Santé) ou si l’on compte les 19000b lits cumulés pour les trois types de services.
Si l’on prend pour base le nombre de lits de 2018, les 2432 patient covid « en réanimation » le 23 octobre occupaient donc 2432 / 19326 = 12,6% des lits concernés : bien loin des 48,1% indiqués dans les fichiers officiels du Ministère de la Santé pour le 23 octobre...
D’après les indications ministérielles (voir le point 4 de la page publiée par le Ministère de la Santé), le taux d’occupation étant bien en-dessous de 30%, on devrait donc être actuellement en niveau vert de tension hospitalière.
Le raisonnement tenu ci-dessus n’est certes pas assez précis. Pour être rigoureux, il conviendrait de distinguer, dans le chiffre global des patients Covid « en réanimation » (2432 le 23 octobre), ceux qui sont dans un service de réanimation (et nécessitent de réels soins de réanimation) de ceux qui sont en soins intensifs et de ceux qui ont "seulement" besoin de surveillance continue, puis de calculer chacun des ratios en rapportant chaque chiffre au nombre de lits existants. Cela, SI-VIC ne permet pas de le faire. (Et, comme on l'a vu plus haut, il faudrait également distinguer, dans chacun des cas, si les patients relèvent des groupes 1, 2 ou 3, ce que SI-VIC ne permet pas non plus de faire.)
Les autorités sanitaires et politiques ont-elles d’autres sources d’information pour évaluer la situation ? Ce qui est certain, comme le souligne France Soir, c’est qu’en considérant que 2432 patients occupent 48,1 % des lits de réanimation existants, le Ministère semble considérer qu’il n’y a que 5056c lits en France susceptibles d’accueillir des patients en état grave, et non 19.000, ni même les 5800 lits qui existent déjà rien que pour la réanimation selon Olivier Véran.
Quoi qu’il en soit, l’incohérence de ses chiffres conduit le Ministère à dresser un tableau plus alarmant que la réalité.
E – La pression sur les service hospitaliers est réelle mais n'est pas une preuve d'une aggravation de la situation sanitaire due « Covid-19 »
Rappelons au passage que la pression sur les hôpitaux et sur les services de réanimation (comme le dit Bruno Mégarbane à 46’20" de cette vidéo) est un phénomène observé depuis des années, qui a des origines politiques et non pas simplement sanitaires. Le nombre de lits — et de personnels soignants associés aux lits — a été réduit au cours des ans sous la pressions de politiques libérales imposant une gestion comptable aux hôpitaux, conduisant à un épuisement des personnels et à une vulnérabilité du système de santé face à une crise sanitaire.
Conclusion
Pour résumer : les autorités comptent des "cas" et non des malades, elles mesurent l'épidémie sur 22 métropoles avec un indicateur ininterprétable, la hausse de la circulation du virus génère une réelle vague de patients asymptomatiques au Covid-19, hospitalisés, admis en réanimation ou décédés pour d'autres pathologies, mais qui sont comptabilisés dans les chiffres "Covid-19" annoncés chaque jour dans les médias, et le taux d'occupation des lits de réanimation relève d'un calcul multiplement faux, qui conduit le Ministère à considérablement le surestimer. Et tous les indicateurs seraient en hausse même dans le cas où le Covid-19 n’aurait plus aucune dangerosité.
On peut décidément se demander si les atteintes aux libertés publiques et à l’économie de secteurs entiers de la société (restauration, spectacle...) ont un fondement réel, ou si elles ne sont que le résultat d’approximations de nos dirigeants couplées aux politiques libérales d’affaiblissement des services publics de santé. Hélas, on ne peut pas facilement accéder à la réponse...
Enfin, une autre question qui n'a pas été abordée ici reste fondamentale : celle du traitement médical apporté aux malades souffrant du Covid-19. Là aussi, la position des autorités nécessite un examen sérieux.
a Depuis la parution de l'article de France Soir le 21 octobre, la légende accompagnant les données de réanimation sur Géodes a été précisée : au lieu de « Nombre de personnes actuellement en réanimation ou soins intensifs avec diagnostic covid-19 », la légende mentionne désormais « Nombre de personnes actuellement en réanimation (sr/si/usc) avec diagnostic covid-19 » indiquant ainsi, de façon explicite bien qu’abrégée, que les chiffres affichés incluent également les patients en Unités de Surveillance Continue.
b Chiffres de 2018 : 5432 lits de réanimation, 5832 lits de soins intensifs et 8062 lits de soins continus, soit un total de 19326 lits pour "cas graves"
c En s'appuyant sur les chiffres d'une autre date, France Soir concluait qu'Olivier Véran ne comptait que 5054 lits de réanimation. Les pourcentages fournis par le Ministère étant arrondis, nos résultats concordent donc parfaitement...



