Pour faire plaisir aux scientifiques de l’INSERM, de l’institut Pasteur ou du CNRS qui ont fait la leçon aux pauvres citoyens que nous sommes, incapables d’évaluer par nous-même la fiabilité d’un essai thérapeutique, nous commencerons par leur parler CHIFFRES.
À l’heure actuelle, l’IHU de Marseille a administré le cocktail chloroquine-azythromicine à 2628 patients confirmés atteints du Covid-19, dont 10 d’entre eux sont décédés. Le taux de mortalité est donc de 0.38%, c’est-à-dire dans la fourchette classique d’une petite grippe saisonnière située entre 0.2% et 0.5% de taux de mortalité.
Mais ce résultat est probablement pessimiste, car le nombre de morts est très faible. Il suffit que deux patients aient reçu les soins avec un état pneumonique trop avancé, or le traitement est préconisé avant l’infection pulmonaire. On passerait à un taux de mortalité de 0.3% au lieu de 0.38% avec seulement deux cas.
Représentativité et méthode
Les détracteurs du milieu biomédical ont mis en cause la fiabilité de l’évaluation du Dr Raoult. L’absence de groupe placebo, notamment, fait qu’il n’y a pas de données de référence permettant de comparer un groupe homogène ayant reçu les soins, avec un groupe homogène n’ayant pas reçu les mêmes soins. Sans cette référence, les sources d’erreur sont multiples. Les tests de dépistage du covid-19 effectués à Marseille pourraient être défectueux, ou même trafiqués intentionnellement. Restons sur la première hypothèse : les tests seraient si défectueux que les patients testés positifs sont en fait majoritairement négatifs. Le Dr Raoult ne “guérirait“ que des gens qui ne sont pas malades, ce que tout le monde sait faire. Le scepticisme de certains spécialistes était donc légitime, même si bien souvent ils se réfugiaient derrière le non-respect du « protocole scientifique », très pratique pour ne pas rentrer dans les détails ; leur fin de non-recevoir repousse l’utilisation de la chloroquine aux calendes grecques de l’essai Discovery piloté par l’INSERM, qui ne mentionne même pas l’azithromycine.
Une attitude naturelle eut été d’aller chercher les informations : des études chinoises, celle du Pr Seydi "vainqueur d'Ebola" au Sénégal, faites chacune sur à peu près 100 personnes, comblent en partie les incertitudes. Ce sont des médecins différents, avec des méthodes de dépistage différentes, et des groupes de gens malades composées dans des conditions différentes. Ni les autorités françaises, ni les diplomates, ni les spécialistes n’ont cherché à en savoir plus. C’était pourtant un complément essentiel et immédiat à la première étude de l’IHU portant sur 26 personnes.
Le Dr Raoult a depuis publié un deuxième rapport basé sur plus de 1000 patients confirmés contaminés par le Covid, au vu du dépistage. La moyenne d’âge de l’essai est de 43 ans, avec une moyenne d’âge nationale de 42 ans selon l’INSEE. La représentativité est donc excellente en termes de vieillesse. Les données sont cumulatives, les 2623 cas annoncés le 12 avril incluent les 1000 précédents, la moyenne d’âge n’a donc pas pu varier outre mesure, d’autant que la sélection se fait depuis le début par volontariat et ordre d’arrivée à l’hôpital. Contrairement aux essais thérapeutiques contrôlés du type Discovery, qui incluent des molécules assez peu connues comme le Remdesivir (autorisé par dérogation en 2019 en France, dans le cadre de la crise du virus Ebola), la chloroquine, dont les effets secondaires sont archi-connus, permet de traiter des milliers de patients sans faire prendre des risques déraisonnables aux patients.
Cet aspect est fondamental puisque ce sont précisément les propriétés statistiques des grands nombres qui confèrent à la méthode pragmatique et éthique du Dr Raoult, un niveau de crédibilité « scientifique ». Je conserve les guillemets puisque la médecine n’est pas une science « dure ». À ce titre, dire que l’essai Discovery portant sur quelques dizaines de personnes, groupes placebo inclus, est plus « scientifique » que la méthode pragmatique faite sur des centaines ou des milliers de personnes, avec de surcroit une molécule prescrite depuis 70 ans, est un jugement totalement arbitraire. Il n’est pas nécessaire de rappeler le scandale du Mediator, validé par des essais « scientifiques » : notre raisonnement exclut les questions de corruption.
Validité statistique
L’échantillon statistique est un ensemble d’individus représentatifs d’une population. Cette population est divisée en catégories selon l’objectif recherché, en l’occurrence l’état de santé des patients. Le nombre de catégories de population étant limité à quelques-unes (jeune, vieux, à risque…), un échantillon de mille personnes est considéré comme très correct. La formule mathématique est donnée sur ce wikipedia, dans le cas d’un tirage aléatoire. Cela se comprend aisément : s’il y a 500 catégories de population qui réagissent différemment à une cause donnée, un échantillon de 1000 cas ne fournit que 2 personnes par catégories, ce qui est statistiquement insuffisant.
Les tests du Dr Raoult ne sont pas vraiment aléatoires, puisque les patients font d’eux-mêmes le choix de se faire dépister à l’hôpital et/ou de suivre le traitement. Certains viennent sans aucun symptôme (par précaution, curiosité, prévenance pour des gens fragiles qu’ils côtoient…), d’autres parce qu’ils sont inquiets (car fragiles, âgés, hypocondriaques, stressés…), d’autres parce qu’ils ont les symptômes… Au vu du rapport intermédiaire basé sur 80 malades, il apparait que la proportion de gens à risques est très élevée : 57% « avaient au moins une affection chronique connue comme facteur de risque pour la forme sévère du Covid-19, diabètes ou maladie respiratoire chronique le plus fréquemment ».
Dans la recherche ou l’industrie, cela s’appelle un « pire cas » : si un processus de fabrication fonctionne dans des conditions « pire cas », c’est qu’il est robuste. Les chances de voir apparaitre un problème sur un temps long sont faibles. C’est clairement le cas de l’essai à 80 personnes, où très logiquement les personnes le plus inquiètes où mal en point étaient les plus nombreuses. Seule une personne de 86 ans était morte après traitement chloroquine/azithromycine.
L’IHU a ensuite publié le bilan des 1061 cas traités dans le service, dont voici un extrait de données:

Agrandissement : Illustration 1
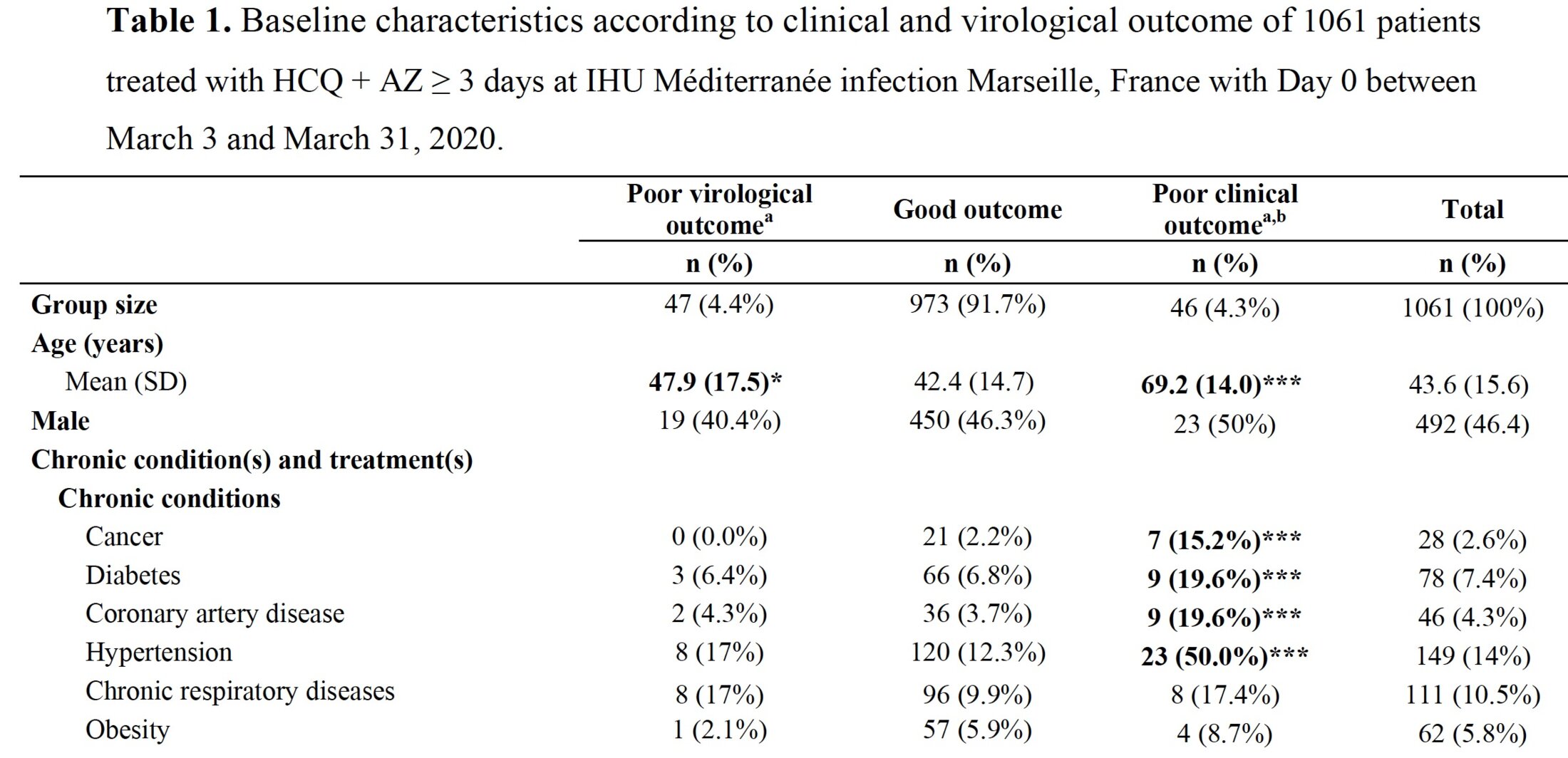
On voit que 44.6% des personnes ont au moins une maladie chronique sérieuse, à comparer à la population nationale qui compte 35% d’affectés chroniques de tous ordres, selon l’Assurance Maladie. Encore une fois, l’échantillon humain de l’IHU est un « pire cas ». Il n’y avait pourtant que 5 personnes sur 1061 décédées au moment de la publication. Le Dr Raoult conclut son rapport ainsi :
« La mortalité était significativement plus faible chez les patients qui avaient reçu plus de 3 jours de HCQ-AZ [chloroquine/azithromycine] que chez les patients traités avec d'autres schémas à la fois à l'IHU et dans tous les hôpitaux publics de Marseille.
Interprétation
La combinaison HCQ-AZ, lorsqu'elle est mise en œuvre immédiatement après le diagnostic, est un traitement sûr et efficace pour le COVID-19, avec un taux de mortalité de 0,5%, qui touche les patients âgés. Elle évite l'aggravation de la maladie et élimine la persistance et la contagiosité du virus dans la plupart des cas. »
Un autre critère très important est le délai entre l’apparition des symptômes et le début des soins. Le délai médian est de 4 à 6 jours, selon le tableau publié. Le professeur Raoult insiste sur l’importance de commencer le traitement au plus tôt, car s’il est efficace pour traiter le virus, il n’est pas adapté pour traiter la pneumonie elle-même. Didier Raoult n’arrête pas de le répéter : l’hydroxy-chloroquine seule est modérément efficace, c’est l’association avec l’azithromycine qui fait toute la différence. Il faudrait l’expliquer à Laurent Alexandre, un ancien chirurgien très porté sur les questions de transhumanisme, apôtre des manipulations génétiques, abonné aux comités d’éthique parlementaires ; voici son tweet :

Agrandissement : Illustration 2

Ce message est une merveille de manipulation et de soumission au culte des « standards internationaux ». Sans l’azithromycine, c’est juste normal que l’étude n’y trouve pas d’efficacité particulière (*a). On peut douter qu’elle ait respecté les « standards » puisqu’elle a été réalisée en pleine crise chinoise ; déplorant des conditions difficiles (« challenging »), les médecins notent que « les futurs essais devraient envisager d'enrôler les patients dès le début de l'admission en clinique ambulatoire ». Et pour cause : leur délai médian d’administration du traitement après symptômes était de 16 jours, à comparer aux 4 à 6 jours appliqués à l’IHU !!
L’acharnement scientiste anti-chloroquine
Laurent Alexandre fustige « l’hystérie autour du Dr Raoult ». Passons sur le terme « hystérie » honni par les féministes, on ne peut pas attendre des transhumanistes - ils font table rase du passé humain – qu’ils sachent l’histoire de la misogynie. Ni même qu’ils s’intéressent aux questions de principe ou de légalité, ce sont des freins à leurs folles ambitions. Les médecins qui crient au scandale sont les plus attachés au serment d’Hippocrate, base ancestrale de l’éthique médicale. L’article R.4127-8 du Code de Déontologie Médicale transcrit dans la loi certains principes du serment d’Hippocrate : « Dans les limites fixées par la loi et compte tenu des données acquises de la science, le médecin est libre de ses prescriptions qui seront celles qu’il estime les plus appropriées en la circonstance ».
Que ce soit à cause de la pénurie de chloroquine non résolue par le gouvernement, ou par son décret de quasi-interdiction, puisqu’il limite aux cas graves sa prescription, les médecins qui les estiment « appropriées » sont obligés de violer la loi et leurs principes. La chloroquine répond depuis 70 ans aux « standards internationaux ». Aucune loi n’interdit d’utiliser un médicament pour un autre but que celui visé initialement. Prévue contre la malaria, la chloroquine est utilisée pour soigner la polyarthrite. Des antidépresseurs sont prescrits pour aider les insomniaques à dormir. Vous avez vu les décrets d’interdiction ? Vous avez vu un décret qui interdit à un garagiste d’utiliser une pince crocodile à la place d’une clé de 12 ?
De telles préconisations peuvent se justifier s’il est vérifié qu’une pratique massive mette en danger la population. Les seuls effets graves constatés pour prise de chloroquine l’ont été dans des situation hors contrôle médical. À haute dose le paracétamol peut tuer, aussi.
Les malades, les familles des malades, les médecins qui se sentent floués, les citoyens solidaires ne peuvent se taire. Ils combattent les décisions irrationnelles faussement ou négligemment argumentées, ils combattent les « experts » liés aux lobbies pharmaceutiques (voir le cas de l’institut Pasteur très en lien avec l’AP-HP), ils combattent les intentions politiques dissimulées, ils combattent le bureaucratisme mortifère, ils défendent la pratique médicale empirique fondée sur l’expérience et les connaissances en lieu et place d’une prétendue et prétentieuse attitude « scientifique ».
Sans les prises de position idéologiques, politiques ou intéressées, le débat sur la chloroquine serait terminé. Il aurait été librement prescrit avec la mesure adéquate, plusieurs hôpitaux français auraient déjà fait des études rapides, c’est-à-dire similaires à celles de Marseille : nous l’avons vu, ce n’est pas un protocole scientifique qui s’impose en la circonstance, mais une diversité de moyens et de points de vue avec une approche pragmatique qui ne s’interdit pas de sauver des vies.
Le directeur de l’AP-HP Martin Hirsch a pris position contre la chloroquine dès le 1er mars, ce n’est donc pas étonnant qu’aucun hôpital parisien n’ait publié de résultats.
Quant aux autres traitements prometteurs : la publication du Dr Sabine PALIARD-FRANCO citée dans cet article a disparu le lendemain (je l’avais récupéré, je le dupliquerais dans mon prochain billet ce jour), et selon un autre témoignage (voir la section commentaire du billet), d’autres traitements efficaces subissent le même sort. Cette femme guérie du Covid, « diagnostiquée cas grave », débute ainsi son message :
OUI des traitements sont possibles !
Mauvaise nouvelle pour les croque-morts.
** NOTE ***
(*a) : Les chercheurs de cette étude ont tout de même tenté l’association HCQ-AZ, sur 2 personnes, avec des délais médians de traitement après symptôme de 16 jours ( >16 jours pour la moitié des patients, < 16 jours pour l’autre) donc loin des recommandations de l’IHU de Marseille. On ne peut donc en tirer aucune conclusion.
Extrait du rapport cité par Laurent Alexandre :
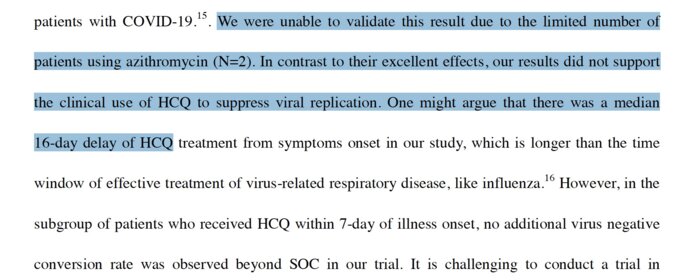
Agrandissement : Illustration 3





