Épisode 31

Dans cet épisode, je m'entretiens avec Fanny Vincent qui est maitresse de conférences en science politique à l’Université Jean Monnet de Saint-Étienne et chercheuse au laboratoire Triangle. Elle travaille en sociologie de la santé et du travail sur les effets des réformes et des impératifs économiques sur le travail soignant, l’organisation des soins et les prises en charge des patient.e.s. Sa thèse portait sur la banalisation du travail en 12 heures d’affilée à l’hôpital public et la dégradation des conditions de travail des soignant.e.s. En novembre 2019, elle a publié avec Pierre-André Juven et Frédéric Pierru La casse du siècle. A propos des réformes de l’hôpital public (éditions Raisons d’Agir), un travail qui permet de mettre en perspective la crise actuelle de l’hôpital public.
LM
Dans ce livre que vous avez co-rédigé sur l'hôpital public, vous racontez l'histoire des principales réformes qui l'ont encadré depuis 1958 à nos jours. Pouvez-vous nous résumer le contenu de ces réformes ?
Depuis l’après-Seconde Guerre mondiale, l’hôpital public fait l’objet de nombreuses réformes. Il y a déjà, en 1945, la création de la Sécurité sociale, qui permet aux assurés sociaux de toutes les classes sociales, de se faire soigner. Puis, en 1958, c’est la réforme Debré, qui crée les CHU (centres hospitaliers universitaires) afin de distinguer les gros hôpitaux qui remplissent une triple mission de soin, d’enseignement et de recherche. L’hôpital (ou plutôt les CHU) devient le lieu par excellence du progrès médical des innovations diagnostiques et thérapeutiques, du traitement des maladies aigües et chroniques. C’est l’institution centrale du système de santé. Beaucoup de choses se nouent ensuite dans les années 1970. À cette époque la crise économique se conjugue avec la montée du chômage et de l’inflation, et les dépenses sociales font l’objet d’une attention croissante de la part des gouvernements de droite, puis de gauche. Le coût de la santé, et celui de l’hôpital en particulier, commencent à devenir des problèmes – alors même que les comptes des hôpitaux ont toujours été dans le rouge. Il est vrai que l’État a investi massivement dans le système de santé : le remboursement et l’accès aux soins s’améliorent, les hôpitaux se multiplient, le nombre de professionnels de santé en formation s’accroît, les patients sont assurés de pouvoir être mieux soignés… Mais c’est le niveau des dépenses et la croissance désordonnée des équipements hospitaliers qui retiennent l’attention des pouvoirs publics. Et non pas les progrès réalisés et les efforts qu’il faudrait encore faire pour remédier à la vétusté et au manque permanent de lits de nombreux hôpitaux.
Donc ça partait plutôt bien pour le service public de la santé. Que s’est-il passé ensuite ?
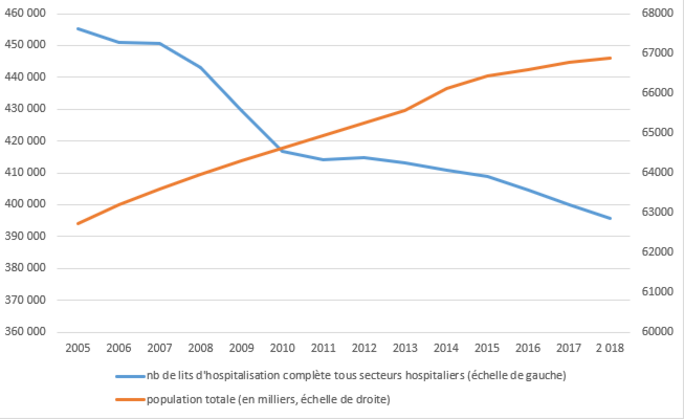
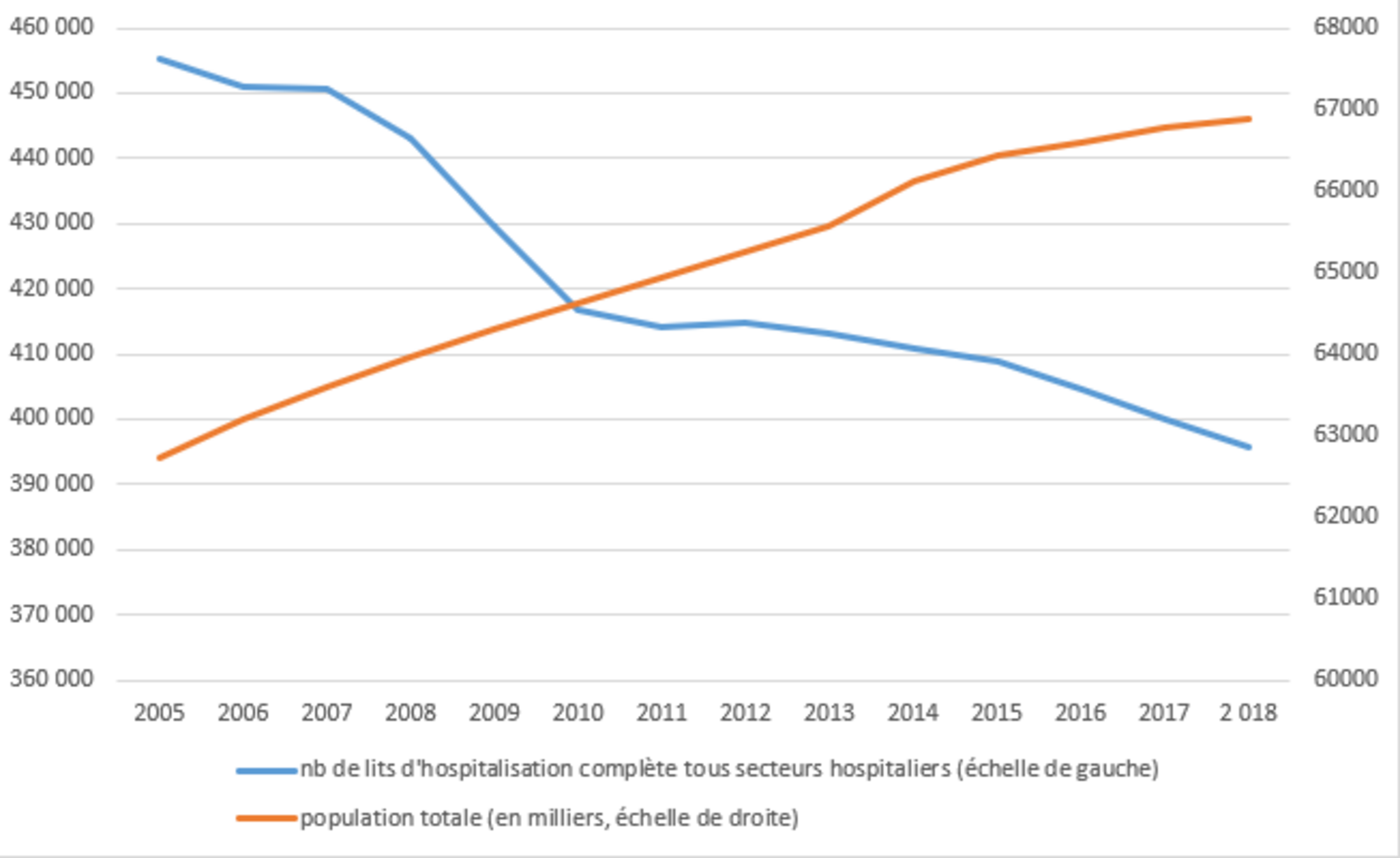
Progressivement, à partir de la fin des années 1970, à l’hôpital (comme ailleurs dans le secteur public), le modèle de gestion devient le secteur privé. Il ne faut pas dépenser plus que ce qu’on gagne, et il faut mettre en concurrence les structures en fonction de leurs performances. Au ministère de la Santé, deux idées centrales servent de base à un programme d’action pour « moderniser » les hôpitaux, avec l’aide, notamment, de chercheurs en gestion et en économie. La première est que, pour ne pas trop dépenser, il faut réduire l’offre. C’est sur la base de ce principe par exemple, que sont supprimés, environ 160 000 lits d’hospitalisation à temps complet (lits dans lesquels les patients restent plus qu’une journée) entre 1990 et 2017, soit un tiers de ce qu’on appelle le « parc hospitalier ». Ajoutons que la baisse continue et elle n’est pas compensée par l’évolution du secteur privé, le tout alors que la population ne cesse d’augmenter et de surcroît de vieillir (figure 1). C’est aussi au nom de ce principe qu’est instauré en 1971 un numerus clausus limitant le nombre d’étudiants en médecine et donc le nombre de médecins formés. Et malgré la remontée des années 2000-2007, ce nombre n’est jamais revenu à celui de 1977 (Figure 2). Et c’est encore pour cela qu’est créé l’ONDAM, l’Objectif national des dépenses d’assurance maladie, en 1995, un instrument budgétaire visant à limiter l’augmentation des dépenses de santé.
Figure 1 : évolution du nombre de lits d’hospitalisation complète (public + privé) et du nombre d'habitants en France de 2005 à 2018
Agrandissement : Illustration 2
Source : DREES et INSEE, calculs Camille Peugny
Figure 2 : évolution du numerus clausus en médecine, depuis 1972 à 2015
Agrandissement : Illustration 3

Source : DREES
La seconde idée est que l’hôpital coûte trop cher et bien plus que ce qu’il devrait. Pour remédier à ce problème, les hauts fonctionnaires du ministère de la Santé veulent se doter de systèmes permettant de connaître les coûts des hôpitaux et à quoi sont employés les moyens financiers que leur fournit l’État. C’est sur cette base que sera par exemple inventé un dispositif de catégorisation de l’activité des hôpitaux (quels soins, quels actes « produisent »-ils ? Quels types de « séjours » prennent-ils en charge ?) et de leurs coûts. Ce dispositif aboutira au début des années 2000 à la fameuse T2A, la tarification à l’activité, qui est une manière de financer les hôpitaux sur la base de leur « production » de séjours et des tarifs standardisés définis au niveau national pour chaque type de séjour (une transplantation cardiaque complexe rapporte aux hôpitaux environ 72 000 euros, un avortement environ 700 euros). L’hôpital devient donc une entreprise produisant des soins dont les coûts doivent être les plus bas possibles pour qu’ils soient rentables, ou, a minima, pour qu’ils ne soient pas des fardeaux financiers. Les lits d’hospitalisation ne sont plus seulement pensés en termes de santé publique : leur rentabilité économique future fait désormais partie intégrante de l’équation.
Ce qu’il faut retenir de ces 50 dernières années, c’est que toutes les réformes qui se sont succédées – et elles ont été nombreuses, surtout depuis les années 2000 – ont toutes adopté une même grille de lecture des dysfonctionnements de l’hôpital : à savoir que si l’hôpital va mal, c’est qu’il manque d’organisation, et non pas par exemple qu’il manque de moyens. Et ça va avoir des conséquences très nettes, dont on paie aujourd’hui le prix.
Les professionnels hospitaliers disent partout que leur interlocuteur - pour le meilleur et pour le pire - est leur ARS. Ceci semble caractéristique de ce secteur des politiques publiques (ailleurs dans la fonction publique, l'échelle hiérarchique est plutôt départementale). De quand date et comment fonctionne ce système, cette hiérarchie, cette bureaucratie ?
Depuis les années 1990, la région est considérée par les pouvoirs publics comme l’échelon le plus pertinent en matière de politiques publiques de santé, notamment dans une logique de restructuration et de réorganisation de l’offre de soins, de répartition des compétences entre hôpitaux de différentes tailles. Tandis que les hôpitaux locaux sont largement recentrés sur la gériatrie, les CHU concentrent les prises en charge de pointe à fort degré de technicité, l’enseignement et la recherche. Les Agences régionales de l’hospitalisation (ARH) sont créées en 1996 suite au Plan Juppé, avec pour principale mission de restructurer l’offre de santé sur le territoire régional. Autrement dit, concrètement, de fermer des services voire des hôpitaux, en application de la « carte sanitaire » et du « schéma régional d’organisation des soins » (deux instruments de politiques publiques visant à redéfinir l’offre hospitalière sur le territoire selon des critères économiques). Suite à la loi Hôpital, patients, santé, territoires de 2009, les ARH sont intégrées, en 2010, dans les ARS : les Agences régionales de santé. Ces ARS regroupent les différents services de l’État et de l’Assurance maladie auparavant chargés de la mise en œuvre des politiques de santé sur le territoire (politique hospitalière, santé publique, médico-social, et une partie de la médecine de ville). Sur le papier, cela peut sembler une bonne idée de regrouper des structures qui s’ajoutaient les unes aux autres comme un millefeuille, et qui rendaient assez illisible la répartition des compétences entre chacune d’elles. Dans les faits, les ARS sont l’émanation du ministère de la Santé, et derrière lui, des impératifs budgétaires dictés par Bercy. Elles sont donc les tutelles des hôpitaux aussi bien en termes de considération de santé publique qu’en termes économiques : elles veillent par exemple au respect de leurs objectifs de recettes et de dépenses (qui sont fixés chaque année dans un document dénommé l’EPRD, l’état prévisionnel des recettes et des dépenses, que le directeur général de l’hôpital présente à l’ARS), et elles disposent de mécanismes de sanction si tel n’est pas le cas. Elles ont aussi le pouvoir d’imposer des plans de retour à l’équilibre aux établissements qu’elles désignent comme étant en difficulté financière.
Depuis le début du 20ème siècle, l'ensemble des administrations publiques sont traversées par la mode managériale du "New public management". Pouvez-vous nous expliquer comment ceci s'est traduit dans le fonctionnement de l'hôpital jusqu'à nos jours ? Et quelles conséquences cela a sur l'évolution des pratiques des différentes catégories de professionnels ?
C’est surtout à partir des années 1980-1990 que l’hôpital devient une sorte de laboratoire des logiques du « New public management », ou en français du « nouveau management public ». Les réformes, qui s’accélèrent à compter de cette période et surtout du Plan Juppé de 1995 (qui crée l’ONDAM et les ARH), s’appuient sur les idées et les principes du nouveau management public. Cela se traduit de différentes manières. Par exemple, au sein des établissements sont créés des pôles d’activité qui regroupent plusieurs services et doivent gérer un budget propre, sur la base d’objectifs vis-à-vis desquels ils doivent rendre des comptes à la direction générale. Outre les pôles, le recours aux indicateurs dits de performance et au benchmarking s’accentue, tandis que les directions font appel de manière croissante aux cabinets de consultants (comme Capgemini, KPMG, McKinsey, Deloitte…) pour « rationaliser » et « optimiser » l’usage des « ressources », c’est-à-dire restructurer les services et les organisations du travail dans le but de faire des économies. L’hôpital est une entreprise : une de ses exigences et de ses contraintes centrales devient la rentabilité. Parallèlement, la pression sur les professionnels qui y travaillent s’accroit : le travail se bureaucratise, envahi par les formulaires, les procédures, les normes et les suivis d’indicateurs à remplir, qui ne disent rien des moyens dont disposent les professionnels pour faire correctement ou non leur travail. La charge de travail s’accroit, le travail s’intensifie, puisqu’il faut produire toujours plus, à moindre coût. Pour beaucoup de professionnels, le travail perd de son sens et de sa qualité, les contacts avec les patients se réduisent, les collectifs de travail se fragilisent.
Cette mode managériale se traduit aussi généralement par l'appel au "partenariat public-privé". Qu'en est-il à l'hôpital ? Quels liens avec les entreprises privées comme avec les industries pharmaceutiques ?
Suite à l’instauration de la T2A, les hôpitaux – et leurs directeurs – ont été rendus autonomes d’un point de vue financier, ce qui signifie qu’ils sont responsables de leur situation financière : par exemple, qu’ils doivent trouver eux-mêmes les moyens pour financer leurs investissements. Cela a pu conduire des établissements en difficulté à se tourner vers des partenariats public-privé (PPP), qui ont pu sembler être une bonne solution (comme cela a été le cas pour l’hôpital de Saint-Nazaire, ou l’hôpital Sud Francilien), ou à contracter des emprunts qui se sont avérés toxiques. En fait, il y a eu un report des responsabilités de l’État vers les hôpitaux, dont la dette a triplé en l’espace de 10 ans. Plus largement, on assiste à une volonté d’aligner l’hôpital sur les standards du secteur privé. Les dépenses publiques (investir dans l’hôpital public, former des fonctionnaires, les payer correctement…) tendent à être considérées comme illégitimes, tandis que les dépenses privées apparaissent légitimes. Dans ces dépenses privées, on peut inclure les grosses entreprises du BTP et leurs cabinets d’avocats qui sont derrière les PPP, mais il faut aussi y mettre les start-ups auxquelles il est de plus en plus fait appel pour développer par exemple des outils connectés ou des applications visant à améliorer la « performance » des hôpitaux sans avoir à les financer davantage. Ou encore les industries pharmaceutiques qui commercialisent des traitements à plusieurs dizaines voire centaines de milliers d’euros. Alors que les soignants dénoncent une casse du service public hospitalier, on voit se dessiner en miroir l’espace des profiteurs de la crise de l’hôpital que sont essentiellement les acteurs privés marchands. Dans le livre, on prend l’exemple d’une application, développée par une start-up (et que, donc, elle vend aux hôpitaux), qui vise à gérer l’attente des patients qui viennent en consultation à l’hôpital. Cette attente est en partie dûe au fait que les médecins ne sont pas assez nombreux pour prendre en charge les patients et qu’ils ont une charge de travail importante. L’invention de cette start-up consiste donc à installer des tablettes tactiles dans les salles d’attente, équipées d’un programme pour former les patients à leur maladie. De cette manière, on fait passer le temps aux patients, pour qui l’attente n’est plus un problème. Et puis surtout, on forme les malades à leur pathologie, partant du principe que, mieux formés, ils feront moins de complications et consulteront moins. Du même coup, le coût pour la Sécurité sociale s’en trouvera diminué, et le manque de médecins ne sera plus un problème. C’est comme cela que cette application est vendue par la start-up. Si elle peut sans doute avoir de l’intérêt pour les patients et les médecins, cette application remplit surtout un rôle de palliatif des réformes. Elle dit en creux : voyez, le manque de moyens n’est pas un problème, on peut même en tirer parti pour baisser encore les coûts. Mais pour cela, il faut débourser de l’argent, pour acheter l’application.
L'offre de soin se partage globalement entre la médecine hospitalière, la médecine de ville et la médecine des cliniques privées. Comment tout ceci a-t-il évolué et s'est-il articulé ces dernières années ?
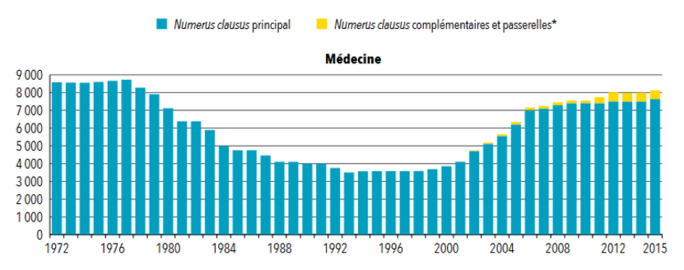
Alors que la politique publique du « virage ambulatoire » vise à diminuer au maximum le nombre d’hospitalisation à temps complet pour transformer l’hôpital en lieu de soins délaissant le plus possible ces missions d’accueil, on assiste ces dernières années au contraire à une augmentation de l’activité hospitalière et à une diminution des soins reçus par les généralistes en ville. Le doublement du nombre passages aux urgences en l’espace de ces 20 dernières années (figure 3) est exemplaire de la place que continue d’occuper l’hôpital pour toute une partie de la population, pour qui la médecine de ville est devenue inaccessible, soit géographiquement, soit financièrement. Il faut rappeler que la Sécurité sociale s’est considérablement désengagée du financement des soins courants, que bien peu de choses ont été faites face aux dépassements d’honoraires (qui continuent d’augmenter), ou face aux inégalités de répartition des professionnels sur le territoire en dehors d’une logique incitative inefficace.
Figure 3 : évolution du nombre de passages annuels aux urgences de 1996 à 2016
Agrandissement : Illustration 4
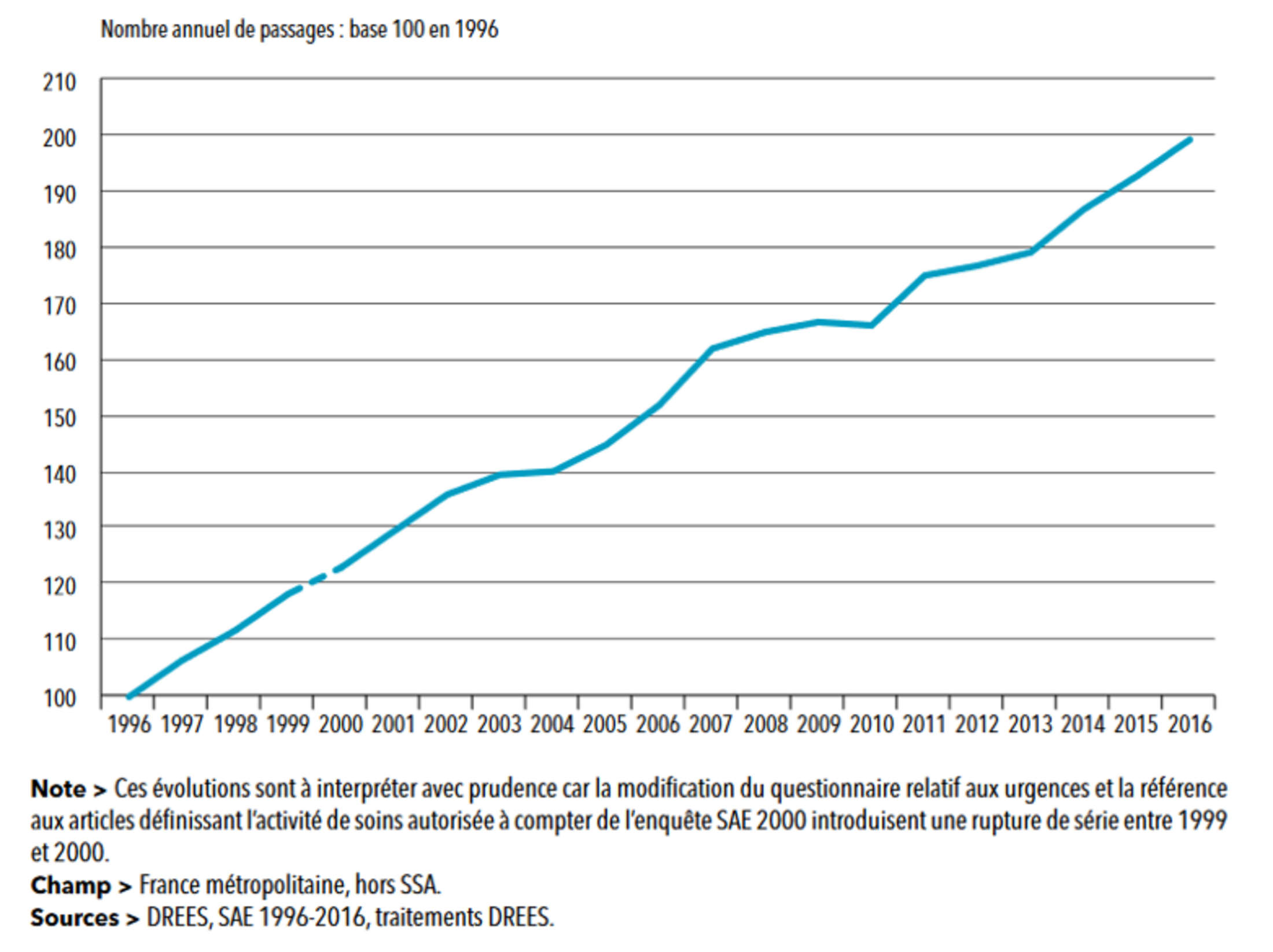
Pour dire les choses autrement, il n’existe pas en France de service public de soins de proximité. De ce fait l’hôpital, et tout particulièrement les urgences, restent un lieu de soins de premier recours. Mais à l’autre bout, il y a aussi l’offre hospitalière privée, avec les cliniques, qui profitent de l’engorgement des hôpitaux et par exemple des délais d’attente extrêmement longs pour certains examens (IRM, scanner, etc.). Il n’est pas rare d’obtenir un rendez-vous pour un scanner dans le privé en quelques jours ou semaines, là où il faut plusieurs mois dans le public. Mais cela se fait au prix de dépassements d’honoraires, parfois conséquents. Plus généralement, le secteur privé se positionne surtout sur « ce qui rapporte » : les prises en charge les plus standardisées comme les opérations de la cataracte, des dents de sagesse, des prothèses de hanches par exemple. Il laisse à l’hôpital public les prises en charge qui sont complexes et coûteuses, et lui adresse les patients qu’il ne veut ou ne peut pas prendre en charge.
La "crise sanitaire" actuelle est survenue dans un moment d'extrême tension dans les hôpitaux, avec des grèves à répétition notamment dans les services d'urgence, et un absentéisme important semble-t-il. Votre livre est sorti fin avril 2019. Quel était le constat que vous faisiez alors sur l'état de l'hôpital public, ses moyens matériels, l'état d'esprit de ses différentes catégories de personnels ?
Dans le livre, nous partions de quatre indicateurs qui nous semblaient révélateurs de l’état dans lequel se trouvait l’hôpital public. Le premier était le nombre de passages aux urgences, qui passe de 10 à 21 millions depuis la fin des années 1990. Le deuxième, que l'on peut visualiser sur la figure 4, c’était le nombre de lits d’hospitalisation à temps complet fermés sur la même période (- 67 000), quand dans le même temps, les ouvertures de lits d’hospitalisation à temps partiel (c’est-à-dire moins de 24 heures) étaient de seulement 26 000, et se faisaient bien davantage dans le secteur privé et sur des secteurs d’activité différents de ceux concernés par les fermetures. Si on s’arrête sur ces deux premiers indicateurs, on a une explication de l’engorgement des urgences : il est de plus en plus difficile de trouver des lits pour les personnes qui nécessitent une hospitalisation après leur prise en charge aux urgences, et cela tout particulièrement pour les personnes âgées.
Figure 4 : évolution du nombre de lits et de place de 2013 à 2019
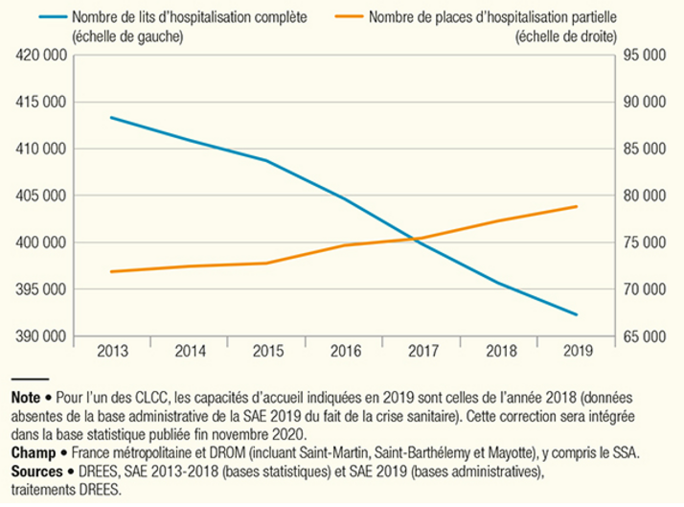
Agrandissement : Illustration 5
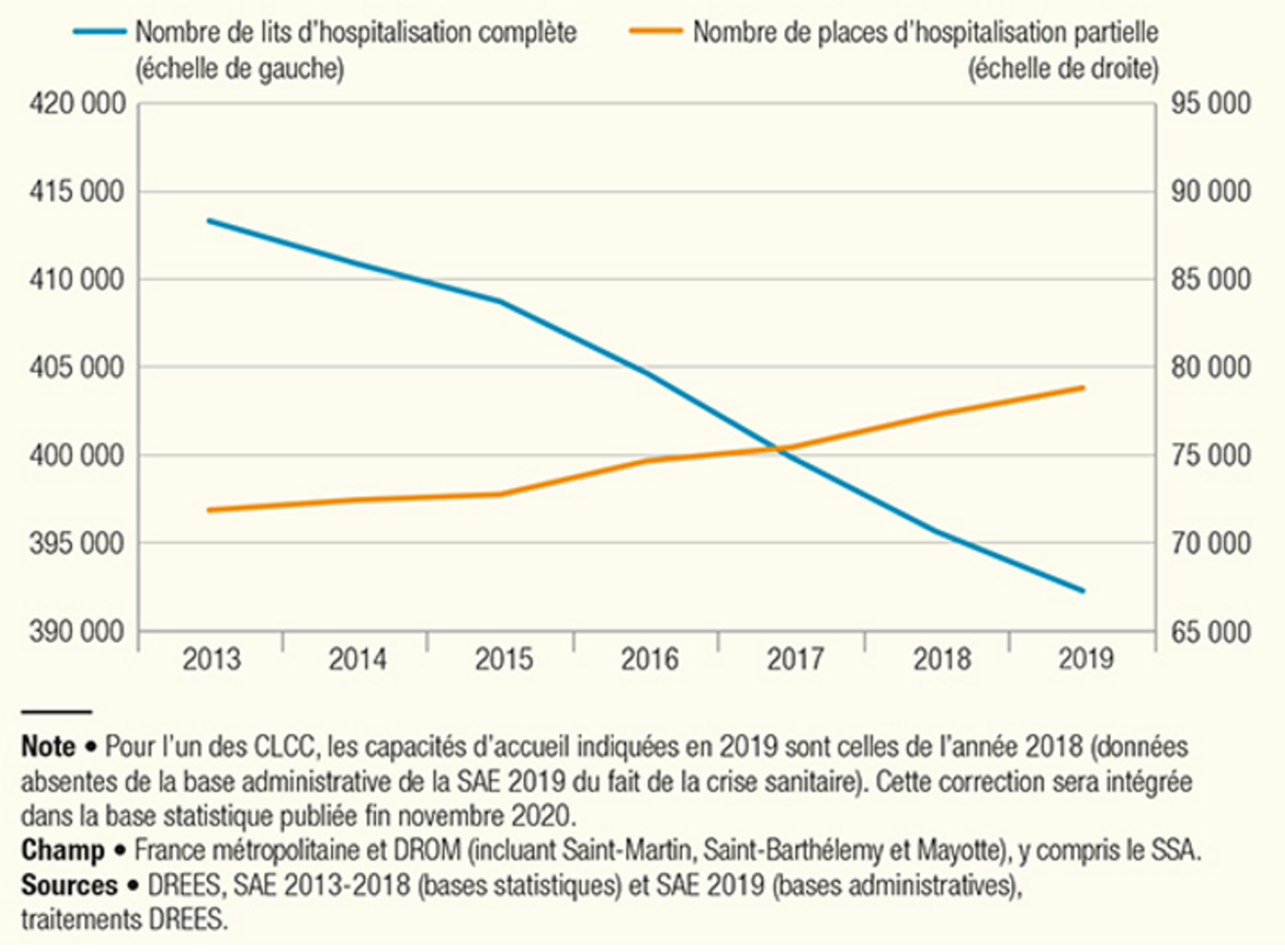
Le troisième indicateur était l’emploi. Si, historiquement, le nombre d’emplois à l’hôpital publics ne cesse d’augmenter, il augmente en revanche bien plus lentement que l’activité, entraînant, pour les professionnels hospitaliers, une intensification du travail. Elle celle-ci est d’autant plus dure que le nombre d’arrêts maladie est extrêmement élevé à l’hôpital : en moyenne, 10,2 jours d’arrêts maladie par an et par agent, contre 7,9 jours pour l’ensemble des autres secteurs d’activité. Un article récent d’un Inspecteur général des affaires sociales montre par exemple que sur ces 10 dernières années, la productivité des soins a augmenté de 14% quand les effectifs n’ont progressé, eux, que de 2%. Enfin, le quatrième indicateur sur lequel on s’appuyait était les moyens financiers dont disposent les hôpitaux. Là encore, comme l’emploi, un regard en arrière nous apprend que ceux-ci augmentent constamment, mais dans une proportion bien moindre que l’activité et les dépenses des hôpitaux. Jamais le budget alloué aux hôpitaux voté par le Parlement (l’ONDAM) ne couvre les besoins des établissements. Chaque année, cela équivaut à plusieurs milliards d’économies.
Notre livre est sorti au moment où la grève des infirmières et des aides-soignantes des services d’urgences (partie à l’origine de 5 hôpitaux parisiens suite à l’agression de soignants par un patient) commençait à prendre de l’ampleur. Le Collectif Inter-Urgences (CIU) s’est rapidement créé autour de trois revendications : augmentation des salaires des infirmières et des aides-soignantes de 300 euros nets par mois, arrêt de la fermeture des lits d’hospitalisation et embauche de personnel, appelant plus largement à un financement massif de l’hôpital. Leurs revendications correspondaient tout à fait à ce que nous avions identifié dans le livre. Devant le refus du gouvernement de satisfaire ces revendications, la mobilisation du CIU s’est progressivement étendue, jusqu’à toucher 260 services d’urgences publique sur le territoire, soit plus de la moitié des 478 structures d’urgences des hôpitaux publics. Puis, elle a été rejointe par les médecins et d’autres catégories de personnels de l’hôpital, ainsi que des usagers : à côté du CIU est né le Collectif Inter-Hôpitaux (CIH). Avec mes co-auteurs, nous avons suivi cette mobilisation de très près et avons noué des liens avec les membres du CIU et du CIH. Nous faisions les mêmes constats : l’hôpital souffre cruellement et avant tout d’un manque de moyens, et ce sous-financement chronique dégrade tant les conditions de travail des soignants que les prises en charge des patients. Les soignants sont pris dans une course au temps permanente qui les empêche de s’occuper des patients correctement, et cela génère tensions et violences de la part des usagers.
Nous manquons sans doute de recul mais à ce jour comment cette "crise sanitaire" a-t-elle à votre avis impacté tout ceci ? le gouvernement dit chercher à protéger l'hôpital, éviter la saturation aux urgences comme en réanimation, et il prétend être en train de réinvestir massivement pour donner les moyens matériels et financiers de mieux travailler et d'être mieux rémunérés. Qu'en est-il ?
Les réformes de l’hôpital public menées depuis plusieurs décennies et le refus de considérer la légitimité des revendications des soignants a contribué à donner à la crise sanitaire actuelle le visage qu’elle a aujourd’hui : une crise « gérée » grâce à la déprogrammation massive des activités habituelles de l’hôpital faute de lits et de personnels disponibles, c’est-à-dire faute d’une gestion à flux tendus de l’hôpital ne laissant aucune marge de manœuvre. Et une crise se traduisant par des « pertes de chances » pour la santé de ces patients dont les interventions chirurgicales, les consultations, les examens, les traitements ont été déprogrammés et/ou repoussés. Ces « pertes de chance », on n’en mesure encore pas du tout les effets. En tout cas, une chose est sûre : le gouvernement n’est absolument pas en train de réinvestir massivement dans l’hôpital. Les milliards d’euros qui sont mis en avant par le gouvernement et notamment par le ministre de la Santé, Olivier Véran, suite au « Ségur de la santé » et aux surcoûts liés à la pandémie ne doivent pas tromper. En réalité, l’augmentation de 8 milliards du budget alloué aux hôpitaux dans le nouveau plan de financement de la Sécurité sociale pour 2021 (par rapport à 2020) ne permettent pas d’intégrer l’augmentation réelle des dépenses auxquelles les hôpitaux doivent faire face, et notamment l’augmentation des « charges fixes » (salaires, prix des médicaments…) et des « besoins de santé de la population ». Dans les faits, c’est ce qu’a très bien pointé le Collectif Inter-Hôpitaux, cela équivaut encore à des économies pour les hôpitaux, de l’ordre de 2 milliards. Et ce qui est encore plus tragique, c’est que dans les hôpitaux, les soignants disent qu’ils ne voient aucun changement par rapport au printemps et à l’année dernière, que la situation ne s’est pas améliorée et qu’ils sont absolument épuisés, alors que ladite « deuxième vague » sature certains hôpitaux. Selon eux, les personnels qui sont venus en renfort pour la « première vague », ne reviendront pas cette fois-ci, et eux-mêmes se disent au bord de la rupture, dégoûtés de la manière dont ils ont été traités. Au sein du CIU, les soignants soulignent qu’ils n’ont jamais été aussi inquiets pour l’avenir de l’hôpital public.



