
Le Monde Festival 2019
Thème : "Imagine"
Imaginer ? Avancer ? Réaliser nos rêves ? Utopie ? Nouveau monde, meilleur ? “OUI !” Guerres et déséquilibres géo-politiques ? Mépris des personnes, d'où qu'elles viennent ? Ruée vers l’argent, à tout prix ? Mise en danger de la survie de l’humanité et de toutes les espèces vivantes ? “NON, et NON !”
Face au noir penchant des Hommes, à leurs pulsions guerrières et jamais assouvies, les artistes et poètes se sont toujours mobilisés. Leurs voix se font entendre, d'abord fluettes, puis de plus en plus audibles et pénétrantes. Et certaines chansons s’imposent pour toujours, comme des hymnes à la joie et au désir de s’élever…
“Imagine qu'il n'y ait plus de pays… C'est tout à fait faisable ! Personne à tuer ! Ni de raison de mourir ! Plus de religions ! Imagine ! Un monde vivant totalement en paix. Imagine ! Plus aucun propriétaire sur Terre (je me demande si tu en es capable). Plus d’esprit cupide, plus de famine ! Un monde fraternel. Imagine ! Des Hommes qui se partagent le monde équitablement. Tu crois que je suis un doux rêveur ? Mais je ne suis pas le seul ! J’espère qu'un jour tu nous rejoindras. Le monde alors ne fera plus qu’un.” “Imagine !” / © Lenono Music/John Lennon (traduction libre)

Un festival éclectique. Ceux qui se sont engouffrés comme des papillons de nuit dans le crépuscule (Nuit Blanche parisienne) et les jours de l’“aventure” du Monde Festival 2019 ont vécu un moment rare. L’équipe en charge de l’évènement a créé une sorte de “fusion”, sur une même échelle de temps, entre des domaines qui ne se télescopent habituellement pas à l’intérieur des sphères professionnelles ou culturelles : politique, économie, social, environnement, littérature, théâtre, philosophie, arts, etc. Ils ont dû jubiler en cherchant à “imaginer” des passerelles entre les différents genres. Même si les protagonistes de la conférence sur l’“IA au secours de la médecine” ne se sont pas trouvés en présence du dessinateur Enki Bilal connu pour son esprit science-fictionnel et prospectif, nous avons la conviction que, quelque part, un lien existe entre ces mondes… "Je qualifierai votre imagination de fertile et prédictive", fut l'entrée en matière de Frédéric Potet, grand spécialiste de la bande dessinée au Journal Le Monde, au moment d'interviewer le dessinateur Enki Bilal sur la scène des Bouffes du Nord.
Vidéo Rencontre + Enki Bilal © Le Monde Festival https://www.lemonde.fr/festival/video/2019/10/28/rencontre-avec-enki-bilal-au-monde-festival_6017159_4415198.html)
----------
(Aparté ) …Quelque part, un lien existe entre ces mondes apparemment à des années lumière les uns les autres. Et ce n’est pas Valérie Morignat, experte française en Intelligence Artificielle et en Cinéma et Arts numériques, basée à San Francisco depuis 2014, qui nous contredira. Sa position même au sein du business network et sa proximité avec les universitaires et chercheurs en santé (health researchers) de la région pourraient nous éclairer sur l’avancée des travaux dans le domaine de l'IA. En 2017, elle a fondé Intelligent Story. http://www.intelligentstory.com
“[…] En 2014, dès l’obtention de ma Green Card, j’ai rejoint l’agence Evoke Giant (https://www.evokegiant.com) comme Directrice du Design d’expérience, puis comme Directrice de l’Innovation interactive. Ce fut une expérience radicale pour moi : nouveau secteur, nouvelles pratiques, culture “Corporate America” très différente de ce qu’une Française et Calédonienne connaît, et surtout un rythme de travail très intense (parfois 80 heures par semaine). Durant ces 3 années dans l’industrie créative et publicitaire américaine, j’ai dirigé plus de 300 produits numériques pour de grandes marques, dont des applications mobiles pour des technologies embarquées à destination de patients diabétiques, des sites web pour l’innovation de pointe en thérapie génique, ou encore des environnements de Réalité virtuelle et Réalité mixte pour le secteur de l’oncologie et de la chirurgie ophtalmique. […]” © Valérie Morignat / Outremers 360°.com

Valérie Morignat, invitée en octobre 2019 au Tech4Islands - Digital Festival Tahiti. L'Intelligence Économique, moteur de l'innovation et lever de croissance des smart territories. https://www.youtube.com/watch?v=RaJrzNH4EEs
Ses articles : “What is AI?” http://intelligentstory.com/what-is-ai.html - “The Ancient Quest for AI” http://intelligentstory.com/the-quest-for-ai.html
-----------
"La médecine de demain" en marche !
"L'Intelligence Artificielle au secours de la médecine" (6 oct. 2019)
Vidéo Conférence © Le Monde Festival https://www.lemonde.fr/festival/video/2019/10/25/l-intelligence-artificielle-au-secours-de-la-medecine-un-debat-du-monde-festival_6016847_4415198.html
Conférence animée par Franck Nouchi, journaliste et médiateur au journal Le Monde. https://www.lemonde.fr/signataires/franck-nouchi/

La médecine du futur : où comment comprendre les enjeux fondamentaux des recherches et avancées technologiques liés à l'intelligence artificielle. Chercheurs, entrepreneurs et médecins sont confrontés à des choix cruciaux.
Les invités présents ont apporté des informations de terrain dans le domaine de l’IA au service de la médecine. Ils nous ont donné des espoirs en ouvrant un champ de perspectives extraordinairement excitant, dans lequel l’ “imagination” est un ferment incontournable :
Agnès Buzyn (absente) : médecin hématologue, ministre des Solidarités et de la Santé depuis 2017. Elle a occupé auparavant de nombreuses fonctions : de 2008 à 2013, présidente du conseil d’administration de l’Institut de Radioprotection et de Sûreté Nucléaire (IRSN), en 2012 présidente de l’Institut national du cancer, et en mars 2016, présidente du collège de la Haute Autorité de Santé.
Fabrice Brunet : médecin français. Après avoir fait ses études de médecine à Paris, il a complété sa formation en particulier à l’université de Harvard et à Toronto. Après avoir été chef du département de Réanimation et Soins intensifs à l’hôpital Saint Michael de Toronto, il a exercé de 2009 à 2015 les fonctions de directeur général du CHU Sainte-Justine. En septembre 2015, il est devenu PDG du regroupement Centre hospitalier de l’université de Montréal CHUM. Professeur de pédiatrie à l’université de Montréal et professeur de réanimation à l’université de Toronto, il est l'un des grands promoteurs de l’IA en milieu hospitalier.
Nicholas Ayache est informaticien. Il est membre de l’Académie des Sciences, directeur de recherche en informatique et en automatique de l’Institut national de Recherche en Informatique et en Mathématiques appliquées (Inria) où il anime l’équipe de recherche EPIONE Santé publique-Santé communautaire dédiée au patient numérique et à la médecine numérique. Il est aussi directeur scientifique de l’Institut interdisciplinaire d’Intelligence artificielle de la Côte-d’Azur (3IA). De 2013 à 2014, il a eu le titre de Titulaire de la chaire annuelle d’Informatique et des Sciences numériques du Collège de France. Il a travaillé au MIT à Harvard, et collabore à plusieurs startups spécialisées en médecine. Il est le co-fondateur et le co-rédacteur en chef de la revue Medical Image Analysis. Il est considéré comme l’un des meilleurs spécialistes de la médecine numérique dans le monde.
Olivier Clatz dirige depuis avril 2019 le Grand Défi “Amélioration des diagnostics médicaux par l’intelligence artificielle » au Secrétariat Général Pour l’Investissement. Il est membre du Conseil national du numérique (CNN) depuis 2018. Précédemment à sa nomination par le Conseil de l’Innovation au service du premier Ministre, Olivier clatz a fondé et dirigé la société Therapixel de 2013 à 2019, une société spécialisée dans le dépistage du cancer du sein par l'IA. Il a été chercheur associé à l’Inria et Harvard de 2006 à 2013. Il est docteur de l’École des Mines de Paris et titulaire d’un master de Mathématiques appliquées de l’ENS Paris Saclay.
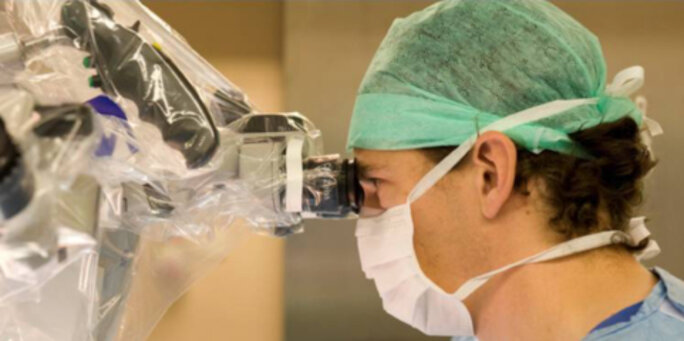
Débat
N. Ayache : L’IA dans le domaine de la Médecine est l’ensemble des outils logiciels informatiques et mathématiques (programmes et algorithmes), qui permettent de traiter les données et d’aiguiller le raisonnement du médecin pour qu’il puisse mieux prendre en charge thérapeutiquement les patients. L’IA est utile lorsque le médecin est confronté à des masses de données importantes. Il peut avoir accès à d’autres données, et notamment des données plus subtiles comme l’environnement du patient, son style de vie, etc. On a pris conscience ces dernières années du développement d’une classe d’algorithmes d’apprentissage profond (deep learning), qui ont montré des capacités extraordinaires, notamment en matière d’imagerie médicale. Quelques applications concrètes :
• une équipe de Stanford a entraîné un algorithme d’apprentissage profond à analyser des images dans le domaine de la dermatologie. Ce dernier a démontré qu’il pouvait apporter des performances sur la classification des lésions de dermatologie, comparables à celles des meilleurs dermatologues experts,
• dans le cas de l’analyse des mammographies réalisées pour détecter de manière précoce les cancers du sein, il y a eu un challenge mondial sur près de 1 million de mammographies. Une startup française, Therapixel, a démontré qu’elle pouvait détecter les mammographies suspectes de façon aussi précise que les radiologues experts dans ce domaine,
• en pneumologie, une équipe de Google a montré qu’elle pouvait analyser des images, dans ce même domaine, et détecter les notules suspects et même caractérisés de façon aussi précise que les radiologues,
• en ophtalmologie, en analysant des images de fond de l’œil, des équipes ont démontré qu’elles pouvaient détecter certaines pathologies – par exemple des rétinopathies liées au diabète – de façon aussi précise que les ophtalmologues eux-mêmes. Pour la première fois dans l’histoire d’un logiciel, l’Agence américaine FDA a validé un logiciel pour faire le diagnostic automatique de ces rétinopathies des diabétiques sans qu’un médecin ait besoin de voir l’image. Pour moi, l’IA n’est pas là pour remplacer le médecin, c’est un outil d’aide au médecin.
F. Nouchi : Dans le projet de loi française sur la bioéthique qui est actuellement en discussion au Parlement (NDLR : mardi 15 octobre 2019, l'Assemblée nationale a adopté le projet de loi relatif à la bioéthique avec 357 votes “pour”, 114 votes “contre” et 74 abstentions. La loi prévoit notamment d'ouvrir la procréation médicalement assistée, PMA, aux femmes lesbiennes et célibataires.), on trouve notamment l’article 11, qui vise à sécuriser la bonne information du patient lorsqu’un traitement algorithmique basé sur des données massives et faisant appel à l’IA est utilisé à l’occasion d’un acte de soins. C’est la première fois que l’IA est mentionnée dans un texte de loi. Quelle est la portée de ce texte, et à partir de quels exemples pouvez-vous l’étayer ?

O. Clatz : Ce qui est plus difficile à définir dans cette loi, c’est justement cette IA, et il y a un autre groupe très intéressant dans l’article 11 (petit 3), c’est la traçabilité : on doit être capable, lorsqu’il y a une décision, de dire quel algorithme a été utilisé et à quel moment. C’est un devoir que l’on a vis-à-vis de nos patients, de nos citoyens.
Quelques exemples :
• le logiciel Moovcare® qui vient d’obtenir auprès de la Haute Autorité de la Santé (HAS) une évaluation suffisamment importante pour engendrer un remboursement. Il est destiné aux patients qui ont déjà eu un cancer du poumon (envoi d’un formulaire avec des questions au patient toutes les semaines). On essaie de tracer les évolutions avec une marquante dans le ressenti du patient. La prise en charge naturelle est d’effectuer un scanner tous les 6 mois. À ce stade, ce sont des patients qui ont une espérance de vie de 12 mois environ. Notre but est d’améliorer leur espérance de vie de 8 mois supplémentaires, grâce à un logiciel qui permet de détecter au plus tôt une récidive. (Pour info : le coût des thérapies les plus modernes coûtent par patient env. 150 000 € par année d’espérance de vie, alors que l’on sait que l’on va vers une fin inéluctable de la vie du patient).
• le logiciel français Holter® qui analyse des électrocardiogrammes sur une longue durée (24 heures minimum). Permet d’analyser les signaux en 4 fois moins de temps. Avant le médecin passait une demi-heure, maintenant l’analyse se fait en 10 min. Le médecin gagne du temps et fait moins d’erreurs. Ces technologies permettent de redéployer du temps pour le médecin. Ce qu’on aimerait maintenant, en France, c’est multiplier ce genre d’exemples, d’où la nécessité d’investir dans le numérique, notamment par le renforcement du DMP (Dossier médical partagé) : en juillet prochain, son rôle sera renforcé. L’idée de cette plateforme est de personnaliser la médecine et la santé, et d’améliorer la prévention grâce au numérique. Au ministère de la Santé, on y croit et on essaie de faire en sorte que ça marche. En France, on a un peu tendance parfois à ne pas avoir confiance en nous, alors qu’on a un système de santé remarquable, on a un complexe vis-à-vis d’autres continents. On a toutes les clés pour réussir, la clé qui manque, c’est la confiance en nous et dans les outils qu’on a développés, d’où la loi qui vient d’être votée (mise en exergue de la sécurité de la bonne information du patient).

F. Nouchi : Il existe un dispositif d’encadrement des médicaments. Quid du dispositif lié à l’IA ? Il n’y a pas grand-chose pour l’instant.
O. Clatz : L’État n’intervient pas, il charge des organismes (notifiés) d’intervenir dans les entreprises pour contrôler le développement de ces logiciels. Or, aujourd’hui on voit que peu d’auditeurs sont formés à ces technologies-là. On a donc un problème de formation globale, y compris chez les auditeurs. Et on a une réglementation qui est encore peu adaptée. C’est en cours de réflexion à la Haute Autorité de la Santé (HAS). Il y aura un débat public industriels-patients-citoyens pour essayer de proposer une nouvelle manière d’évaluer ou de contrôler ces systèmes. C’est en cours, et nous serons les premiers en Europe à sortir cette grille. On est très observés par nos voisins européens, qui ne savent pas comment démarrer. J’ai vu la première version : elle est prometteuse.
F. Nouchi : À Montréal, le CHUM - CHU Sainte-Justine a intégré beaucoup d’IA un peu partout. Peut-on le considérer comme l’hôpital du XXIe siècle ? Comment vous avez fait ?
F. Brunet : L’IA peut nous apporter énormément en termes de bénéfices, que ce soit pour les patients, pour les citoyens en termes de prévention, mais aussi pour le système de santé en termes d’amélioration de sa performance et peut-être de réduction de certaines erreurs ou de certaines déficiences (un manque de rapport qualité-prix, par rapport aux investissements). Nous avons mesuré les risques (éthique : respecter la vie privée, utiliser ces données de façon responsable, raisonnable ; comment allons-nous utiliser les algorithmes développés et en perpétuelle évolution ? ; et, dans ce cas, comment gérer les homologations ?).

Il faut regarder si l’IA est bien au service de l’humain, et non pas en train de déshumaniser la médecine. Oui, l’IA dans le raisonnement clinique ou l’analyse des données (c'est quand même le propre de la médecine !), peut nous aider. Mais, d’un autre côté, elle va transformer les médecins. Au bout d’un moment, le radiologue, l’ophtalmologue, etc., va faire de plus en plus confiance à l’algorithme, il va perdre petit à petit sa performance. Donc, oui aujourd’hui c’est de l’IA augmentée. On va plus vite, on fait mieux. Les analyses des bases de données par les différentes sources d’information et la corrélation entre ces sources vont pouvoir dire qu’une image de radiologie, qui n’était pas suspecte de tumeur, va le devenir du fait du profil génétique et de données morphologiques, etc., et va donc transformer la pensée du radiologue.
Or, les radiologues ne sont pas formés à faire de la génétique et en même temps étudier les thérapeutiques, l’évolution, etc. Donc, il va falloir reformer le radiologue. Il ne va pas être remplacé parce que les méchants robots vont arriver, mais il va perdre progressivement sa capacité de jugement. Il faut penser l’hôpital comme une entité globale, on va être dans une autre optique de médecine, et puis comme les algorithmes évoluent sans cesse, on n’est plus capables aujourd’hui d’être sûrs que celui qu’on avait vu initialement est toujours là (maintenant, il existe des algorithmes qui analysent d’autres algorithmes : on n’y comprend plus rien, ça devient très compliqué). Et même les informaticiens les plus avancés nous disent que c’est quand même difficile de savoir : par exemple, devant un adolescent qui prend de l’alcool et de la drogue, qui va être ou non susceptible de développer une maladie psychotique ou psycho-sévère analysée par algorithmes, si le logiciel dit que cet enfant va faire une maladie psychotique, ce qui risque de se passer c’est qu’il risque d’être stigmatisé comme un futur psychotique par les assurances, son employeur futur, etc. Quel sera alors le résultat si l’algorithme s’est trompé ? Et s’il n’y a plus personne qui soit capable d’apporter un diagnostic classique ? Cela n’est pas de la science-fiction, on y travaille en ce moment à Montréal.
Pour parler de responsabilité d’un algorithme dans la prise de décision aujourd’hui, dans le premier cas (on est toujours dans l’“intelligence humaine”, les optimistes optent pour ce premier cas), l’algorithme n’est qu’un outil d’aide à la décision d’un médecin : c’est donc le médecin qui reste responsable. Dans l’autre cas extrême, c’est celui qui a développé l’algorithme, l’entreprise qui l’a vendu, l’hôpital qui l’a implanté et qui l’utilise, le médecin également, et la compagnie qui fait évoluer l’algorithme, qui peut être responsable. Donc, ça veut dire que dans ce cas-là tout le monde et en même temps plus personne n’est responsable. La responsabilité devient très partagée, et un patient qui a eu une erreur peut très bien attaquer l’algorithme, celui qui l’a créé, ou l’entreprise, etc. Et si vous suivez Google Docs, et pas nous, qui va être responsable ? Google Docs ou nous ?

Question dans le public : L’IA peut-elle aider à régler le problème des déserts médicaux ?
N. Ayache : Si on dispose d’un outil capable de donner un premier diagnostic qui oriente les patients, un système d’outils de télé-médecine, alors oui, l’IA va beaucoup apporter.
F. Brunet : L’IA peut aider dans les déserts médicaux. La population à peu près partout dans le monde a trois préoccupations : l’accès ou l’accessibilité, la coordination des soins (la plupart du temps, les soins sont morcelés, on a une difficulté à avoir une intelligence collective tout au long de la trajectoire de soin), l’équité, en particulier régionale, dans les endroits un peu désertifiés en matière de médecins.
Là, l’AI, dans l’analyse des données et la prise de décision va apporter des avancées, à condition qu’elle soit couplée à d’autres éléments structurants : la télé-médecine, la télé-santé qui permettent d’avoir à distance des soins permettant d’améliorer l’accessibilité, la coordination des soins et l’équité. Par exemple, on peut avoir – citons encore la rétinopathie diabétique –, par un téléphone cellulaire intelligent la prise de son fond d’œil sans le dilater. N’importe qui est capable, avec un téléphone intelligent et un appareil photo, de regarder et d’avoir directement le fond d’œil qui va être analysé par l’IA. On peut le prendre soi-même à domicile. Idem pour les objets connectés, qui peuvent être un élément important : par exemple, une personne avec des troubles du comportement, des troubles du neuro-développement, une maladie épileptique peut être suivie à distance par l’IA incluant l’analyse de ces signaux. Elle peut par exemple porter un casque chez elle à domicile, s’il faut détecter des crises d’épilepsie, ou elle peut avoir, avec la reconnaissance faciale, la détection d’une crise d’épilepsie. À Montréal, quand le patient sort de son évaluation hospitalière, il rentre chez lui avec ce genre d’outil. Pareil pour un diabétique : tous ces objets connectés + une plateforme de télé-médecine peuvent donner accès, en termes d’accessibilité et d’équité régionale, à des soins de très haut niveau. En plus, on peut bénéficier – on appelle ça le Programme Éco, qui vient des États-Unis – d’une formation par mise en situation et mantora de première ligne (médecin ou infirmière, voire même des membres de la famille) pour pouvoir transférer à distance les connaissances et permettre la prise en charge. Ce sont actuellement des programmes en cours de développement.
Au Canada, on a quatre fois et demi la taille de la France, et on est 8 millions (vous roulez, 200 km, pas la moindre station-service ! Que des arbres ! Et des ours ! :D). Donc, il y a beaucoup de zones où il n’y a pas de médecins (trop loin, pas assez de travail pour les maintenir, etc.). Maintenant, l’IA, oui, à condition qu’on développe Internet, la 5G, etc., va nous permettre d’aller encore plus loin. Avec tous ces moyens à distance, dans le cadre de la santé mentale par exemple, on pourra peut-être être capables de détecter si une personne déprimée a des tendances au suicide, et on pourra anticiper. Mais ce n’est pas que de l’IA, c’est inscrit dans une démarche structurelle d’IA.
S’agissant de la protection des données, nous les CHU, nous n’allons pas les vendre, comme le font Google et les autres. Mais nous allons être attaqués par les hackers, nous le sommes tous les jours. Quoi que l’on fasse (bunkers, etc.) ! C’est une guerre des données ! Il faut que nous ayons des lois, il faut que nous nous protégions.

O. Clatz : Je ne pense pas que les données qui sont aujourd’hui dans le DMP (loi RGPD) soient à vendre au plus offrant. Même si on le voulait, ce n’est pas possible aujourd’hui. C’est encrypté avec une clef spécifique par patient, et la master clef est encodée dans un dispositif physique : il faut partir avec en courant pour pouvoir la décoder. Même la Sécurité sociale ne peut pas le faire !
Question dans le public : La formation et la coopération entre médecins, c’est important (hors de l’hôpital, et en dehors). Comment l’IA peut-elle aider dans les facultés de médecine à la formation d’apprentissage du métier, de la clinique, de la prise de décision, aider à personnaliser la manière d’aborder le patient ?
F. Brunet : L’IA peut devenir un précepteur pour enseigner individuellement la médecine à chacun des étudiants en médecine, avec une approche personnalisée, que vous soyez un visuel ou un auditif. Et ça, ce n’est pas la formation à l’IA, c’est la formation par l’IA. Ça peut nous aider. Pour l’instant, ce n’est pas reconnu au Canada. Avec la continuité des soins, la continuité des équipes et cette vision d’approche intégrée, le transfert de connaissances peut se faire tout au long du continuum, avec le partage d’informations et de décisions de l’intelligence collective collaborative.
Sujet majeur sur lequel nous travaillons actuellement : la médecine personnalisée et la santé personnalisée. Que vaut la recherche en milieu réel, basée sur l’IA ? Nous travaillons maintenant sur la santé personnalisée : une vie intelligente et bienveillante (les maisons de personnes âgées, etc.), nous travaillons sur une approche individuelle de la santé : détection des maladies, prévention, puis ensuite prise en charge très rapide des maladies, puis retour en santé. Tout cela ne peut pas se faire sans une repensée complète du système de santé, l’IA étant l’un des facteurs modifiants.
La santé mobile (télé-médecine, etc.) existe depuis longtemps, et est peu ou pas connue. Aujourd’hui, elle inclut de plus en plus l’IA. C’est l’IA qui nous a permis de créer cette corrélation entre elle et la télé-santé. Aujourd’hui, est-ce qu’une modification de la voix d’une personne, d’un proche, d’un patient peut témoigner ou pas d’un problème de dépression ? Oui ! Avant, on ne pouvait pas le faire, on n’avait pas les outils pour le détecter.
N. Ayache : À chaque fois qu’il y a une nouvelle technologie, on sait qu’il y a des risques, cela crée de l’inquiétude. Mais il faut aussi penser aux bénéfices que cela va apporter. Il faut penser de manière raisonnée, en faisant confiance, en nous donnant les moyens de bien utiliser cette technologie et qu’elle ne soit pas détournée. Nous en avons besoin, ou nous en aurons tous besoin un jour. Soyons confiants dans l’avenir !
(Enregistrement et transcription : © Simone A)
------------
À écouter Podcast sur l'Intelligence Artificielle / Festival Médias en Seine, oct. 2019 / + Luc Julia (scientifique, créateur français de l'IA "Siri" d'Apple) et Éric Scherer (directeur de la Prospective et de l'Innovation de France TV). https://player.pippa.io/metamedia/episodes/talks-medias-en-seine-lintelligence-artificielle-dans-les-me



