Suite de : The Lancet : avenir des soins et de la recherche clinique en matière d'autisme 2
Principales questions relatives à la pratique clinique et à la recherche
Intervention
Avec l'augmentation du financement de la recherche et la multiplication par 30 du nombre d'articles publiés, une quantité extraordinaire d'informations sur l'autisme s'est accumulée au cours des 50 dernières années.
Nous avons choisi de commencer cette section sur la pratique clinique en nous concentrant sur les interventions et les services connus pour apporter des changements et sur les types de changements auxquels on peut s'attendre. Nous proposons que les informations sur l'efficacité des diverses interventions aient un potentiel important pour guider l'évaluation diagnostique, ce qui n'est pas souvent fait. En outre, la connaissance des interventions fondées sur des preuves et de leurs résultats documentés peut aider à identifier des cibles pour la surveillance et la révision, ce qui améliorerait l'utilité des évaluations à travers l'hétérogénéité de l'autisme et fournirait de meilleures informations aux individus et aux systèmes sur les interventions qui ont le plus grand potentiel pour produire des changements utiles et rentables. Nous espérons que cette discussion amènera les lecteurs à réfléchir plus sérieusement à la manière dont les résultats des évaluations et des diagnostics pourraient être utilisés pour aider les individus, et à ce que devrait être le résultat d'un tel processus - dépassant ainsi la notion d'une évaluation comme simple étiquette diagnostique.
Dans les HIC/PHR, la plupart des enfants autistes sont scolarisés et beaucoup d'entre eux bénéficient d'une forme de services préscolaires. Des données probantes soutiennent les interventions axées sur des besoins spécifiques, notamment le développement de la communication sociale précoce et des capacités langagières, les compétences sociales ou les conditions associées, comme l'hyperactivité, le comportement perturbateur ou l'anxiété, avec un nombre croissant, bien qu'encore rare, de réplications indépendantes. Néanmoins, il n'existe pratiquement aucune comparaison entre les différentes approches. En dehors des pays à revenu élevé, beaucoup d'enfants et d'adultes reçoivent peu de soutien en dehors des efforts de leurs familles. Même dans les PHR, une fois que les enfants commencent à aller à l'école, la plupart de l'aide qu'ils reçoivent provient des écoles, où les approches varient de compétentes à minimales. Après l'école secondaire, même dans les PHR, il y a un manque de services et de traitement dans lequel beaucoup de familles et d'individus autistes se retrouvent seuls, et ce manque est la réalité constante tout au long du développement pour la plupart des personnes autistes dans les PHR.
Par rapport aux années 1970 et 1980, davantage d'enfants autistes dans les PHR acquièrent aujourd'hui des compétences scolaires et participent à l'enseignement supérieur, et une plus grande proportion d'adultes mène une vie indépendante. Néanmoins, les personnes dont les résultats sont les plus positifs restent une minorité. Étant donné qu'un plus grand nombre de personnes ayant des capacités cognitives moyennes ou supérieures à la moyenne reçoivent un diagnostic d'autisme dans les PHR aujourd'hui qu'il y a 50 ans, on ne sait pas si les améliorations de certains résultats sont dues à des capacités supérieures dans les cohortes diagnostiquées plus récemment ou à l'amélioration des interventions et des services. En outre, bien qu'il soit difficile de mesurer les tendances dans le temps, les mesures objectives de la qualité de vie des adultes autistes ne se sont que très peu améliorées. L'importance des facteurs subjectifs, tels que le bien-être et la santé mentale, est de plus en plus reconnue et nécessite davantage de recherches. Il existe de nombreuses preuves que la santé mentale, ainsi que la santé physique, peuvent constituer un défi pour une proportion importante d'adultes autistes. Il existe donc un besoin urgent d'interventions et de services efficaces dans le monde entier et pour l'ensemble du spectre de l'autisme.
Un nouveau modèle de soins échelonnés et de santé personnalisée pour les interventions dans l'autisme
Notre objectif est de proposer des approches de la pratique clinique, y compris des modèles de recherche à orientation clinique, qui peuvent avoir des effets réels, immédiats et durables sur la vie des enfants et des adultes autistes et de leurs familles. Nous présentons un nouveau modèle d'intervention par étapes, adapté et intégré à la santé de spécialité, qui inclut des aspects des approches de médecine personnalisée et reconnaît le large éventail de forces, de besoins, de préférences et de circonstances des personnes autistes et de leurs familles dans le monde entier. Notre modèle de soins par étapes et de santé personnalisée tient compte de l'hétérogénéité de l'autisme en reconnaissant que le profil des forces et des besoins de chaque personne autiste et de sa famille doit déterminer les priorités d'intervention et de soutien, mais aussi que celles-ci peuvent évoluer dans le temps - et de manière échelonnée - avec le développement et à mesure que les interventions produisent des effets. Nous sommes conscients que les termes de soins échelonnés et de santé personnalisée sont utilisés par différentes disciplines, dans différents contextes, et avec des significations spécifiques. Nous élargissons délibérément l'utilisation de ces termes d'une nouvelle manière pour discuter de l'intégration à la fois du traitement et de l'évaluation par le biais de soins basés sur des mesures et d'une prise de décision partagée qui tient compte des préférences et des ressources du patient et de la famille, à chaque étape du processus. Bon nombre des questions soulevées par cette approche sont également pertinentes pour d'autres troubles du développement neurologique, même si le concept d'autisme, au-delà des dimensions par lesquelles il est défini, reste nécessaire.
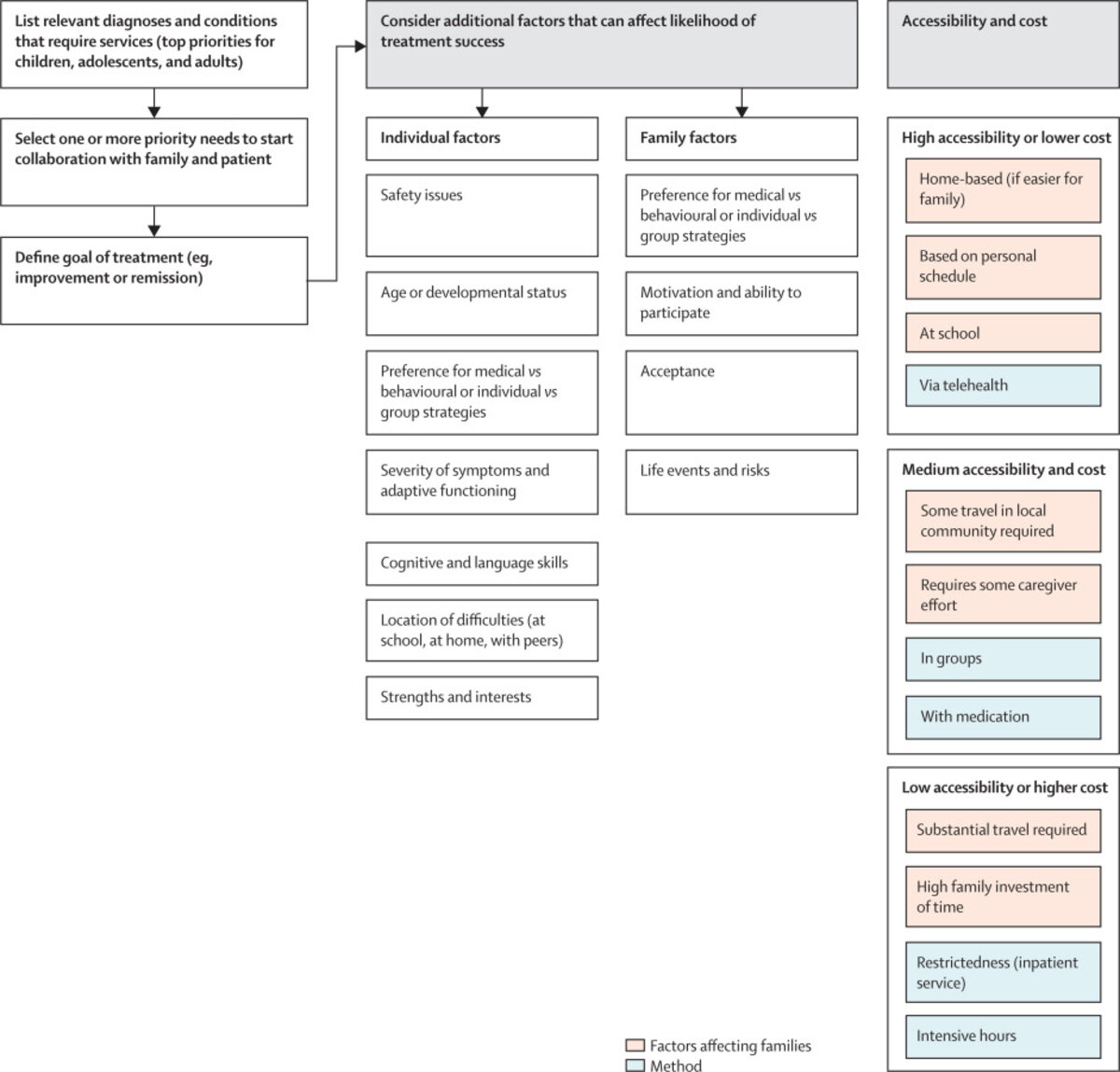
Étant donné l'hétérogénéité de l'autisme et des familles, des cultures et des ressources communautaires, un diagnostic d'autisme ne conduit pas directement à un plan de traitement unique, et il n'existe pas non plus d'intervention unique efficace ou même nécessaire pour toutes les personnes autistes. Les approches personnalisées sont donc essentielles. Néanmoins, certains principes généraux peuvent être appliqués dans notre modèle modifié de soins par étapes et de santé personnalisée (figure 5) afin de mieux organiser les connaissances existantes sur les interventions. Il ne s'agit pas d'une médecine de précision fondée sur des biomarqueurs.
À ce jour, aucun biomarqueur valide ne s'est avéré suffisamment prédictif des comportements et des circonstances qui doivent être modifiés pour être utile, bien que de tels biomarqueurs puissent être découverts à l'avenir. La Commission met l'accent sur les changements à apporter aux pratiques, aux systèmes et à la recherche pour améliorer la vie des autistes d'aujourd'hui. A l'heure de la pandémie de COVID-19, les résultats d'un engagement ciblé sur le développement de vaccins grâce aux efforts de la science sont maintenant évidents ; nous appelons les gouvernements, les services et les agences de financement à se concentrer de la même manière sur la manière d'améliorer la vie des personnes autistes et de leurs familles par le biais d'interventions et de soutien fondés sur des preuves.
Agrandissement : Illustration 1

Figure 5 - Soins par étapes et interventions de santé personnalisées
Les modèles de soins par paliers ont été mis en avant pour tenter d'améliorer la santé physique dans les PFR-PRI. Les approches par paliers de soins décrivent un système d'administration et de suivi des traitements dans lequel le service le moins gourmand en ressources est proposé en premier lieu, puis, si nécessaire, on passe progressivement à des traitements plus intensifs ou dispensés par des spécialistes. Ces approches visent principalement à améliorer l'accès et à réduire les coûts, ce qui est d'une importance capitale compte tenu de l'écart de traitement entre les personnes qui bénéficient actuellement de services adéquats et celles qui en ont besoin. Un principe clé des soins échelonnés est le partage des tâches, selon lequel les services sont fournis, dans la mesure du possible, par le prestataire le moins cher et le plus accessible, la supervision et la formation étant assurées par des professionnels plus qualifiés. Ironiquement, aux États-Unis, il est souvent plus facile d'obtenir un financement pour le clinicien le plus spécialisé et le plus cher (par exemple, un psychiatre ou un neurologue) que pour un prestataire moins coûteux (par exemple, un technicien du comportement supervisé par un psychologue ou un ergothérapeute). Des modèles émergents de soins échelonnés pour la santé mentale ont été proposés, bien que l'expérience en matière d'affections de longue durée comme l'autisme soit rare. En outre, pour l'autisme, comme pour d'autres affections de longue durée, de nombreux facteurs allant au-delà des considérations monétaires attirent l'attention sur ce que l'on appelle le coût de la vie pour les personnes, ce qui éclaire notre concept de santé personnalisée. Ces facteurs comprennent le rôle des familles, les préférences personnelles et la possibilité d'utiliser les expériences quotidiennes pour soutenir le renforcement des compétences et la santé mentale en dehors d'un système de soins de santé. Le rôle de la famille est presque toujours crucial ; par conséquent, les modèles de soins intensifiés et de santé personnalisée doivent tenir compte des besoins, des capacités et des coûts personnels (pas seulement financiers) pour la famille et directement pour la personne autiste. Nous proposons de dépasser le concept important de la recherche participative et d'intégrer la prise de décision participative à chaque étape de la pratique clinique et des systèmes.
Cette participation conjointe implique d'inclure à la fois les personnes autistes et leurs familles, qui prennent la plupart des décisions pendant l'enfance et pour de nombreux adultes, mais pas tous. Ce qui peut sembler être une intervention moins coûteuse en termes monétaires peut avoir d'autres coûts. Par exemple, un groupe de thérapie cognitivo-comportementale basé dans une clinique et dirigé par des non-spécialistes peut nécessiter un investissement moindre dans les soins de santé et être pratique pour un système de soins de santé, mais être coûteux pour les personnes autistes qui sont gênées par les aspects sensoriels du transport ou pour les familles qui doivent se rendre au groupe, ce qui fait concurrence à d'autres responsabilités.
L'hétérogénéité de l'autisme constitue un autre défi pour les soins par étapes et la santé personnalisée. Une approche par étapes qui est également personnalisée exige de tenir compte des besoins, des compétences et des circonstances très variables de l'enfant, de l'adolescent ou de l'adulte autiste et de sa famille. Un examen récent et réfléchi de l'optimisation du potentiel des personnes autistes classe les différentes approches d'intervention en trois grandes catégories : renforcement des compétences, réduction des obstacles et optimisation de l'adéquation personne-environnement. Par exemple, un enfant autiste de 10 ans, peu verbal, dont les compétences non verbales ressemblent davantage à celles d'un enfant typique de 3 ans et qui a d'importants problèmes d'alimentation, aura besoin de l'aide d'un thérapeute compétent pour mettre en place un système de communication qui pourra être mis en œuvre par un intervenant plus généraliste ou un enseignant.
Pour résoudre le problème d'alimentation à l'aide d'un modèle de soins par étapes et de santé personnalisé, il peut être nécessaire de mettre au point un programme comportemental par un expert en difficultés d'alimentation chez des enfants similaires, qui montre les techniques et accompagne les parents. Un autre enfant autiste de 10 ans dont le langage et la compréhension de la lecture s'approchent des niveaux typiques de l'âge et dont les compétences en mathématiques sont fortes pourrait bénéficier d'un programme scolaire inclusif avec un soutien pour favoriser les opportunités d'interactions avec ses pairs. Si cette approche n'est pas suffisante pour favoriser la réussite, l'école pourrait organiser un groupe de compétences sociales. Un autre enfant pourrait bénéficier d'une thérapie cognitivo-comportementale pour atténuer l'anxiété et les accès de colère liés à l'imprévisibilité. En d'autres termes, les besoins et les forces des personnes autistes et de leurs familles diffèrent en fonction de leur âge, de la sévérité de l'autisme, des besoins généraux en matière de santé mentale et des compétences linguistiques, cognitives et adaptatives, et les interventions doivent tenir compte des multiples composantes des besoins et des préférences personnelles.
Comme pour les autres troubles neurodéveloppementaux, certains aspects des interventions en matière d'autisme visent à renforcer les compétences qui sont absentes ou diminuées. Ces compétences peuvent inclure l'interaction sociale, comme le plaisir partagé ou le fait de prendre son tour, et la communication, y compris le langage parlé, la compréhension et l'utilisation de symboles (par exemple, par la lecture et les images) et de dispositifs augmentés. La psychoéducation est essentielle à chaque étape pour aider les familles à comprendre où se situent les compétences de leur enfant sur le plan du développement, quelles sont les attentes raisonnables pour les prochaines étapes, et à apprendre des techniques pour soutenir ces aspects du développement. Si une famille ou une personne autiste participe activement à la prise de décision et à la planification du traitement, elle doit avoir la possibilité de s'informer sur l'autisme en général, sur les caractéristiques spécifiques du patient identifié et sur les avantages et les limites potentiels de ce que les professionnels et les systèmes peuvent offrir dans le cadre des systèmes de soins disponibles localement. Ces informations doivent inclure les inconvénients potentiels associés aux interventions cliniques.
Contrairement au renforcement des compétences et au soutien au développement, d'autres interventions visent à aider les familles ou les individus à réduire les comportements ou les sentiments qui ont des effets négatifs, que Lai et ses collègues décrivent comme des obstacles au progrès. Ces interventions peuvent inclure le développement de stratégies alternatives pour anticiper et gérer des comportements tels que l'agression, les crises de colère ou la détresse grave, ainsi que le traitement des sentiments dépressifs, de l'irritabilité ou de l'hyperactivité par le biais de médicaments ou d'approches cognitivo-comportementales. Pour de nombreux problèmes de santé mentale, le traitement à la fois du développement des compétences et de la réduction des comportements ou des sentiments difficiles fait partie intégrante d'un plan d'intervention. Par exemple, dans le cadre d'une thérapie cognitivo-comportementale pour la dépression, les objectifs consistent à recadrer les pensées gênantes et à proposer d'autres comportements et idées pour les remplacer. Étant donné que les deux types de difficultés peuvent s'enchaîner, des preuves substantielles et la théorie du développement soutiennent la mise en place précoce de services dès que des signes sont observés. Les études menées jusqu'à présent n'ont pas encore apporté de soutien solide aux interventions préventives, telles que le travail avec des frères et sœurs plus jeunes qui ne présentent aucun signe d'autisme ou avec des nourrissons présentant des signes précoces identifiés par un dépistage communautaire, bien que l'intérêt pour cette démarche soit fort. Néanmoins, si les familles de très jeunes nourrissons sont préoccupées par leur enfant, ces préoccupations doivent être prises au sérieux.
L'une des implications de l'intégration des soins échelonnés et des approches personnalisées de la santé est que, pour de nombreux enfants et adultes, les objectifs du traitement seront multiples. Comme indiqué précédemment (figure 1), les études longitudinales suggèrent que les facteurs qui permettent de prédire des résultats positifs en termes d'indépendance et de bien-être sont les compétences cognitives et linguistiques, la sévérité de l'autisme, le lien avec les pairs, les capacités d'adaptation et la santé mentale. Si ces facteurs peuvent être reconnus et traités ensemble, ou du moins pris en compte conjointement, les résultats peuvent être améliorés et les services pourraient être plus efficaces et efficients. En outre, étant donné l'hétérogénéité de l'autisme, ce qui fonctionne aujourd'hui peut ne pas fonctionner plus tard pour la même personne, et ce qui fonctionne plus tard peut ne pas fonctionner maintenant. La décision d'augmenter ou de diminuer l'intensité d'une intervention ou de passer à une approche différente doit être fondée sur un suivi des progrès fondé sur des données et des soins basés sur des mesures.
Comment un modèle de soins par étapes et de santé personnalisée devrait-il fonctionner dans la pratique ?
Il existe peu de modèles sur la manière de développer les compétences et de minimiser les obstacles au-delà de certaines des premières interventions médiées par les thérapeutes et les parents qui combinent des approches visant à améliorer la communication sociale et à soutenir l'autorégulation (par exemple, l'attention conjointe, le jeu symbolique, l'engagement et la régulation, l'enseignement en milieu amélioré, le modèle Early Start Denver et l'ABC social).
À l'exception du Early Start Denver Model, la plupart de ces méthodes sont à court terme et n'impliquent que de petits réajustements des comportements ciblés sur de courtes périodes. Les modèles d'essais aléatoires séquentiels à assignations multiples, comme nous le verrons plus loin, fournissent des informations utiles sur les effets de différentes séquences de stratégies (par exemple, langage oral seul vs langage oral et communication augmentée). Ces modèles constituent un premier pas, mais des données sur les relations entre les caractéristiques de base, le taux de progression initial, le type d'intervention et le résultat final sont encore nécessaires. L'absence de ces informations a pour conséquence que le clinicien, l'individu autiste (si possible) et sa famille doivent donner la première impulsion à un plan de traitement et être responsables de toutes les décisions concernant les traitements à suivre - des traitements qui sont principalement des interventions à court terme pour un trouble ayant des implications à long terme.
Ainsi, les soins échelonnés et la santé personnalisée commencent par l'identification des préoccupations familiales et individuelles (figure 5). Pour la plupart des individus et des familles, plusieurs besoins ou objectifs seront visés à un moment donné. Ensuite, les facteurs liés à l'enfant ou à l'adulte doivent être pris en compte, en commençant par les aspects liés à la sécurité (par exemple, un enfant qui se promène hors de la maison ou qui se tape sur les yeux de manière répétitive). Les préférences de l'individu qui ont un effet important sur l'efficacité du traitement sont ensuite prises en compte. Par exemple, l'adulte autiste ou un parent souhaite-t-il éviter les médicaments ou, au contraire, rechercher un traitement pharmaceutique pour les sentiments dépressifs ou l'hyperactivité ? L'adolescent est-il à l'aise en groupe ou désire-t-il participer à des interactions en ligne ? Les circonstances familiales, les événements de la vie et les préférences de la famille - par exemple, être vu à domicile ou dans une clinique, travailler en groupe ou individuellement, utiliser des médicaments ou non - sont très importants pour l'efficacité potentielle d'un traitement, tout comme l'acceptation du diagnostic par la famille et ses ressources pour participer. Enfin, comme nous l'avons déjà mentionné, les caractéristiques individuelles de la personne autiste, notamment les aptitudes cognitives et langagières, la sévérité de l'autisme, les forces, les intérêts, la motivation à participer et la santé mentale, contribuent toutes à la probabilité de changement au fil du temps.
Après avoir recueilli ces informations, l'idée des soins échelonnés est de commencer par l'approche la moins coûteuse. Comme nous l'avons déjà mentionné, les coûts comprennent non seulement l'impact économique sur les systèmes de santé et autres, mais aussi le fardeau pour la famille et la personne autiste en termes de temps, d'effort, de coût financier et de stress. Certains lieux ou modes d'intervention relèvent relativement facilement de la première étape du modèle de soins par étapes (figure 5). Les priorités seraient les traitements en milieu scolaire ou préscolaire (par exemple, le programme Treatment and Education of Autistic and Related Communication Handicapped Children, et l'approche Joint Attention, Symbolic Play, Engagement, and Regulation) ou les traitements à domicile (par exemple, Social ABCs). Pourtant, même avec ces suggestions évidentes, d'importantes réserves subsistent, notamment la question de savoir si le personnel scolaire dispose d'un soutien et d'un temps suffisants pour dispenser les interventions à l'école ou à l'école maternelle et la nécessité de faire appel à des thérapeutes itinérants pour les traitements à domicile. Les programmes d'emploi assisté qui se déroulent sur le lieu de travail, tels que Project Searchor Ready, Willing & Able, entrent également dans cette première catégorie des services les plus accessibles et les moins coûteux. La télésanté pourrait tout à fait s'inscrire dans la première étape, mais elle exige que les familles aient accès à Internet et que les individus soient à l'aise dans cette situation, ce qui n'est pas toujours le cas.
Une étape ultérieure, plus coûteuse en termes de temps, de désagréments et de financement, impliquerait un déplacement de la famille ou de l'individu vers une clinique proche, ou un engagement de temps substantiel de la part de la famille. Cette étape supérieure implique non seulement des coûts financiers plus élevés, mais aussi une plus grande demande de la part de la famille pour fournir des traitements plus intenses médiés par les parents (par exemple, l'interaction sociale précoce et l'approche Preschool Autism Communication Trial [PACT]), même s'ils sont dispensés à domicile. Les groupes de traitement, généralement dispensés dans des cliniques et souvent par des non-spécialistes, et les médicaments courants, qui peuvent nécessiter des visites régulières chez un médecin de proximité, pourraient également entrer dans cette catégorie. Le coût de ces traitements n'est pas négligeable s'ils nécessitent du temps, des efforts ou des déplacements pour une personne autiste ou un parent, même s'ils sont considérés comme abordables pour un système de santé. Il convient également de reconnaître la variabilité de la manière dont les familles ou les personnes autistes peuvent utiliser et utilisent ces traitements.
Une troisième étape consisterait en des soins hautement spécialisés qui nécessitent des déplacements considérables vers un hôpital ou une clinique de soins de pointe, des heures intensives, que ce soit à domicile ou en clinique, ou des visites fréquentes en clinique. Cette troisième étape comprendrait un traitement en milieu hospitalier et certaines interventions comportementales développementales naturalistes, ou des interventions telles que la thérapie d'interaction parent-enfant, qui nécessitent généralement des visites en clinique par plusieurs membres de la famille. Ces différentes circonstances entraînent des coûts différents mais substantiels pour les familles et le système de soins de santé, mais sont nécessaires pour progresser dans certains cas. L'un des problèmes posés par les modèles de soins par étapes est que les personnes et les familles peuvent rester bloquées dans une première étape de soins, sans tenir compte des besoins qui devraient être traités dans des étapes ultérieures, plus coûteuses. Ce risque est la raison pour laquelle l'évaluation et le suivi des progrès par le biais de soins fondés sur la mesure et la prise de décision partagée sont essentiels pour éviter le gaspillage des ressources tout en garantissant une affectation appropriée des services nécessaires.
Évolution des rôles au fil du temps
Les rôles de la famille, de la personne autiste et de la communauté dans la fourniture des services et dans les décisions évoluent avec le temps (figure 6), l'implication de la famille étant prédominante dans les premières années, diminuant dans la plupart des cas pendant les années scolaires, et augmentant souvent, mais pas toujours, à l'âge adulte.
La communauté, représentée principalement par les écoles pour les enfants âgés de 6 à 11 ans, fournit le plus grand nombre d'heures de soutien ciblé potentiel, avec des réductions substantielles des ressources communautaires disponibles après ces années. Le type et l'intensité des interventions disponibles varient considérablement à l'intérieur des pays et entre eux dans le monde entier. Par exemple, le nombre d'heures d'intervention (également connu sous le nom de traitement habituel) dont bénéficient les enfants d'âge préscolaire (généralement les enfants de moins de 6 ans) dans différentes régions des États-Unis varie de 3 heures à plus de 15 heures par semaine.
De même, un enfant d'âge préscolaire vivant dans une ville de l'Inde peut avoir accès à un programme médiatisé par les parents, mais pas à une école maternelle organisée disponible dans une autre ville.
Un enfant d'âge préscolaire dans un pays scandinave peut bénéficier d'un programme de garde d'enfants inclusif, avec des services de soutien aux travailleurs sociaux, mais la famille peut ne pas recevoir de soutien spécifique à l'autisme avant des années après le diagnostic.

Agrandissement : Illustration 2

Figure 6 - Sources de soutien et lieux de traitement
La taille de chaque ellipse représente l'étendue des soins ou de l'intervention reçus.BIACA=Behavioural Interventions for Anxiety in Children with Autism. CBT=cognitive behavioural therapy. DTT=discrete trial training. ESDM=Early Start Denver Model. ImPACT=Improving Parents as Communication Teachers. JASPER=Joint Attention, Symbolic Play, Engagement, and Regulation approach. LEAP=Learning Experiences and Alternative Program for Preschoolers and their Parents. PACT=Preschool Autism Communication Trial. PEERS=Program for the Education and Enrichment of Relational Skills. PRT=Pivotal Response Treatment. RUBI=Research Units in Behavioural Intervention. TEACCH=Treatment and Education of Autistic and Related Communication Handicapped Children programme.



